Mise à jour : février 2026
Sophie va de mieux en mieux et elle profite pleinement de chaque instant auprès de son mari et de ses filles. Cet hiver, elle a pu dévaler les pistes de ski, et elle continue de participer à des expositions où elle présente ses œuvres sous sa marque SophieING.
Publié : décembre 2024
Lorsque Sophie Leblond Robert a été emmenée d’urgence au Campus Civic de L’Hôpital d’Ottawa, qui héberge le Réseau régional des AVC de Champlain, le temps ne jouait pas en sa faveur. Sophie, conceptrice d’intérieurs d’à peine 35 ans, mariée et mère de deux enfants, venait de faire un AVC du tronc cérébral. Notre équipe d’experts en AVC de renommée internationale était toutefois prête pour lui venir en aide.
Son calvaire a commencé en mai 2020 lorsqu’elle a ressenti une douleur au cou. Elle a d’abord consulté son médecin de famille, qui lui a prescrit des médicaments qui se sont révélés peu efficaces. Elle a obtenu le même résultat après avoir consulté un chiropraticien. Puis, un jour, elle a ressenti une sensation étrange dans le cou lorsqu’elle s’est retournée pour voir ses enfants dans la voiture. Une semaine plus tard, vers la mi-juin, pendant qu’elle jardinait dans son jardin en arrière, elle s’est retournée et a senti un pincement dans le cou – elle a alors su que quelque chose n’allait pas. Comme Sophie avait déjà fait des crises d’épilepsie, elle a supposé que cela en était la cause.
À son arrivée à l’Urgence du Campus Civic, elle a été accueillie par l’équipe spécialisée en AVC, qui a constaté une déchirure de l’artère vertébrale. Celle-ci relie la nuque à une autre artère clé appelée artère basilaire. Une telle déchirure peut entraîner la formation de caillots à l’intérieur des artères et ces caillots peuvent dangereusement bloquer la circulation sanguine vers le cerveau.
Un médicament thrombolytique vital
La situation était urgente. Les caillots mettaient sa vie en danger. Sophie a immédiatement reçu un puissant thrombolytique – un médicament conçu pour dissoudre les caillots. Le personnel l’a aussi préparée à une thrombectomie afin de retirer les caillots de l’artère principale située à l’arrière du cerveau.
Comme l’explique le Dr Daniel Lelli, neurologue, neuro-ophtalmologue et membre de l’équipe spécialisée en AVC, si cette artère est obstruée par un caillot, le patient ne peut pas survivre.
« Le tronc cérébral est indispensable pour respirer et rester en vie. L’équipe a donc réalisé une thrombectomie mécanique et a enlevé le caillot. Malheureusement, d’autres caillots ont continué de bloquer la circulation sanguine vers le cerveau chaque fois qu’un caillot était enlevé », explique le Dr Lelli.
L’équipe d’intervention rapide a décidé d’utiliser plusieurs endoprothèses pour forcer l’ouverture de l’artère principale, de l’artère basilaire et de l’artère vertébrale. Heureusement, cette intervention rapide a rétabli la circulation sanguine et sauvé la vie de Sophie.
Syndrome d’enfermement
Un autre défi effrayant attendait toutefois Sophie : le syndrome d’enfermement. Ce syndrome peut survenir si un AVC endommage le tronc cérébral et provoque une paralysie complète pendant que la personne est encore consciente.
« Le tronc cérébral est un réseau de nerfs s’étendant du cerveau jusqu’aux bras et aux jambes, en plus de contrôler aussi beaucoup d’autres mouvements, notamment ceux de la bouche et des yeux, ainsi que la déglutition », poursuit le Dr Lelli.

« La seule chose que je pouvais faire était d’ouvrir et de fermer les paupières. Je ne pouvais rien faire d’autre. »
— Sophie Leblond Robert
Ce fut une épreuve terrifiante pour Sophie. « La seule chose que je pouvais faire était d’ouvrir et de fermer les paupières. Je ne pouvais rien faire d’autre. Je pouvais ressentir la douleur, sans pouvoir autant la communiquer. »
Sophie a été transférée dans l’Unité de soins intermédiaires en neurosciences, qui permet d’offrir le niveau de soins le plus élevé en dehors de l’Unité de soins intensifs. Le personnel a alors réalisé une trachéotomie pour faciliter le passage de l’air vers les poumons et installé une sonde d’alimentation.
Les médecins ne savaient pas si elle survivrait, et ses chances de pouvoir bouger de nouveau étaient minces.
Sophie était enfermée dans son corps et sa famille ne savait pas si elle avait conscience de ce qui se passait autour d’elle. C’est alors que ses proches ont commencé à chercher un moyen de communiquer avec elle.
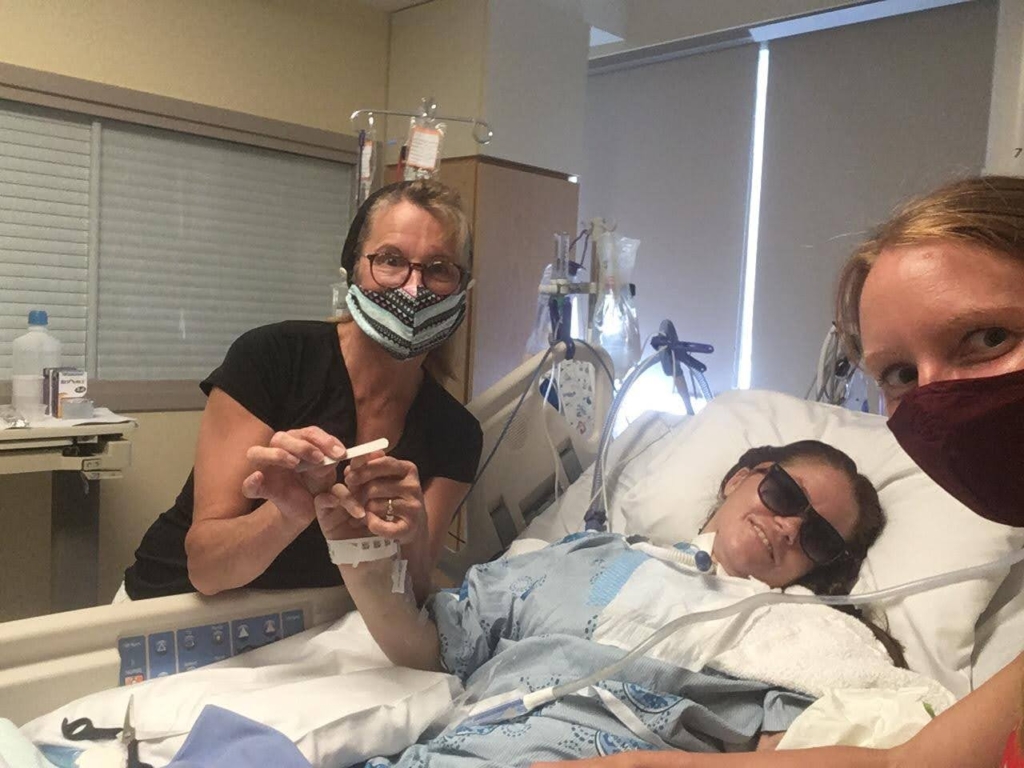
Suzanne Leblond, la mère dévouée de Sophie, se souvient que très tôt, elle a posé des questions à sa fille. Elle lui a demandé de cligner des yeux deux fois pour dire non et une fois pour dire oui. Elle lui a demandé si elle s’appelait Joanne. Sophie a cligné deux fois des yeux. Elle lui a ensuite demandé si elle s’appelait Mary. Sophie a cligné deux autres fois. Lorsqu’elle lui a demandé si elle s’appelait Sophie, elle a cligné une seule fois des yeux.
« Il était donc tout à fait évident que nous pouvions communiquer avec elle, mais cela lui demandait beaucoup d’efforts. Nous devions faire une pause entre chaque question », explique Suzanne.
Qu’est-ce que le syndrome d’enfermement?
Long cheminement vers la guérison
C’était le premier pas sur le long et douloureux chemin vers la guérison parsemé de nombreuses inconnues. Sophie était toutefois entourée d’une équipe de soins intégrée et sa mère et son mari étaient à ses côtés vingt-quatre heures sur vingt-quatre.
Ce n’est qu’environ quatre semaines après l’hospitalisation de Sophie que le prochain signe positif s’est produit. Un jour, elle a pu bouger un doigt de la main gauche. C’était un petit pas, mais un pas important, qui lui a aussi apporté un peu de soulagement et une touche d’humour. « La première chose que j’ai pu bouger, c’est mon majeur gauche. J’ai donc été surnommée la « fille au doigt d’honneur » pendant au moins deux mois », ajoute Sophie en souriant.
« Nous avons commencé par lui montrer, ainsi qu’à sa famille, comment commencer à bouger les membres pour essayer de réapprendre au cerveau à les bouger. »
— Linda Powers
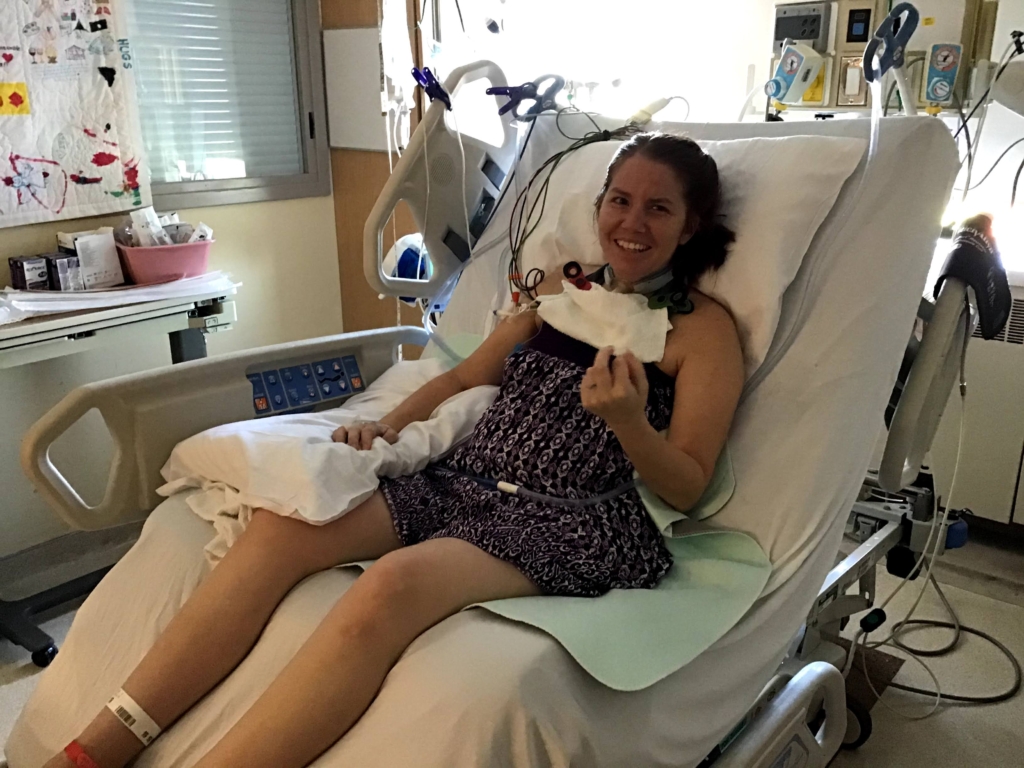
C’est à cette époque que Linda Powers, physiothérapeute spécialisée en AVC, a rencontré Sophie. Elle s’occupe de patients à L’Hôpital d’Ottawa depuis 28 ans et a principalement travaillé dans l’unité de traitement des AVC. Linda avait un solide bagage en réadaptation à mettre à profit auprès de la jeune patiente.
« Le côté gauche de Sophie était plus fort dès le début. Nous avons commencé par lui montrer, ainsi qu’à sa famille, comment commencer à bouger les membres pour essayer de réapprendre au cerveau à les bouger », explique Mme Powers.
C’est habituellement à ce stade que la confiance s’installe entre le patient et l’équipe de soins. Il faut d’abord amener le patient à s’asseoir au bord du lit et à apprendre à contrôler son équilibre en position assise. « C’est l’une des premières choses que nous avons faites avec Sophie. Elle avait besoin d’un soutien total – elle ne pouvait même pas tenir sa propre tête. »
Est ensuite venue l’étape de sortir Sophie du lit à l’aide d’un harnais semblable à un hamac qui soulève le patient jusqu’à une chaise. Il a fallu attendre encore deux mois avant d’essayer le transfert par pivot, qui consiste à mettre une partie de son poids sur une jambe pour passer d’un siège à un autre.
Le processus a été lent. « Elle avait toutefois tous les atouts en main : son âge, l’intervention de l’équipe spécialisée en AVC dès les premiers jours et la physiothérapie, bien sûr, parce que plus on en fait pendant les six premiers mois, plus on a de chances de se rétablir, poursuit Mme Powers. Elle avait aussi une famille incroyable qui la soutenait quand nous n’étions pas là. »
Approche d’équipe véritablement multidisciplinaire
Après six semaines d’hospitalisation, Sophie avait toujours du mal à contrôler ses yeux à cause de l’AVC. L’équipe a alors fait appel au Dr Lelli en raison de sa spécialisation en neuro-ophtalmologie.
« Lorsqu’elle essayait de regarder quelque part, Sophie ne pouvait pas contrôler le mouvement. Ses yeux allaient au-dessus ou au-dessous de sa cible, puis elle devenait étourdie. Elle avait également beaucoup de mal à concentrer son regard; tout cela était dû aux différents muscles et mécanismes de contrôle touchés par l’AVC », explique le Dr Lelli.
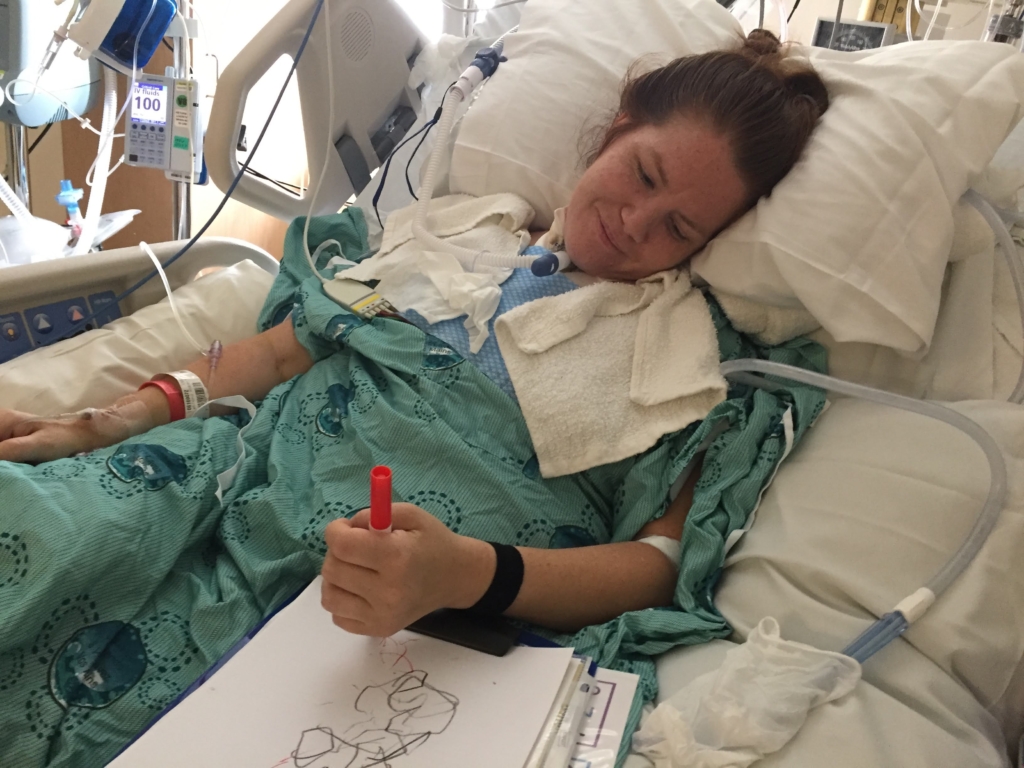

« Je me suis dit que si je fais ça, je le fais à fond. Je vais reporter ces chaussures à talons hauts. Je vais reconduire. J’ai ce qu’il faut. Je le fais. »
— Sophie Leblond Robert
Il a travaillé avec les ergothérapeutes et les physiothérapeutes afin de s’assurer que Sophie faisait des exercices pour essayer de reprendre le contrôle de ses mouvements oculaires. C’est un exemple révélateur des multiples disciplines qui doivent travailler en équipe pour favoriser le rétablissement après un grave AVC.
La détermination de Sophie a été un facteur déterminant dans ce long chemin vers le rétablissement. Elle craignait au début d’être un fardeau pour sa famille, mais elle voulait retrouver sa vie, dans tous ses aspects, même si tout jouait contre elle au départ. « Je me suis dit que si je fais ça, je le fais à fond. Je vais reporter ces chaussures à talons hauts. Je vais reconduire. J’ai ce qu’il faut. Je le fais. »
Après quatre mois et demi dans l’unité de neurosciences à livrer un dur combat et à faire face à une longue liste de complications découlant de l’AVC, elle est parvenue à l’étape du transfert au Centre de réadaptation de L’Hôpital d’Ottawa.
C’est là qu’une toute nouvelle équipe a pris la relève pour lui prodiguer des soins, notamment Andrea Chase, une physiothérapeute qui s’occupe de patients présentant des atteintes neurologiques. Elle travaille à l’hôpital depuis environ 20 ans. Elle explique qu’après un AVC, les patients se rendent normalement au Centre Bruyère. En raison du syndrome d’enfermement, Sophie avait plutôt besoin de l’équipe spécialisée de L’Hôpital d’Ottawa.
« Fougue et détermination »
Lorsque Mme Chase a rencontré Sophie, elle se souvient que celle-ci était fougueuse et déterminée malgré ses nombreuses difficultés. À cette époque, Sophie avait de la difficulté à bouger ses membres et à contrôler sa vision – parfois, le simple fait de regarder dans un environnement animé était trop difficile. Elle avait une voix douce et faible. Il lui était difficile de parler, de tousser ou même de respirer. Elle avait également de la difficulté à avaler.
“Basically, cognitively she was aware. She was herself, but all the systems we take for granted as healthy people were affected. She had many really complex needs.”
— Andrea Chase

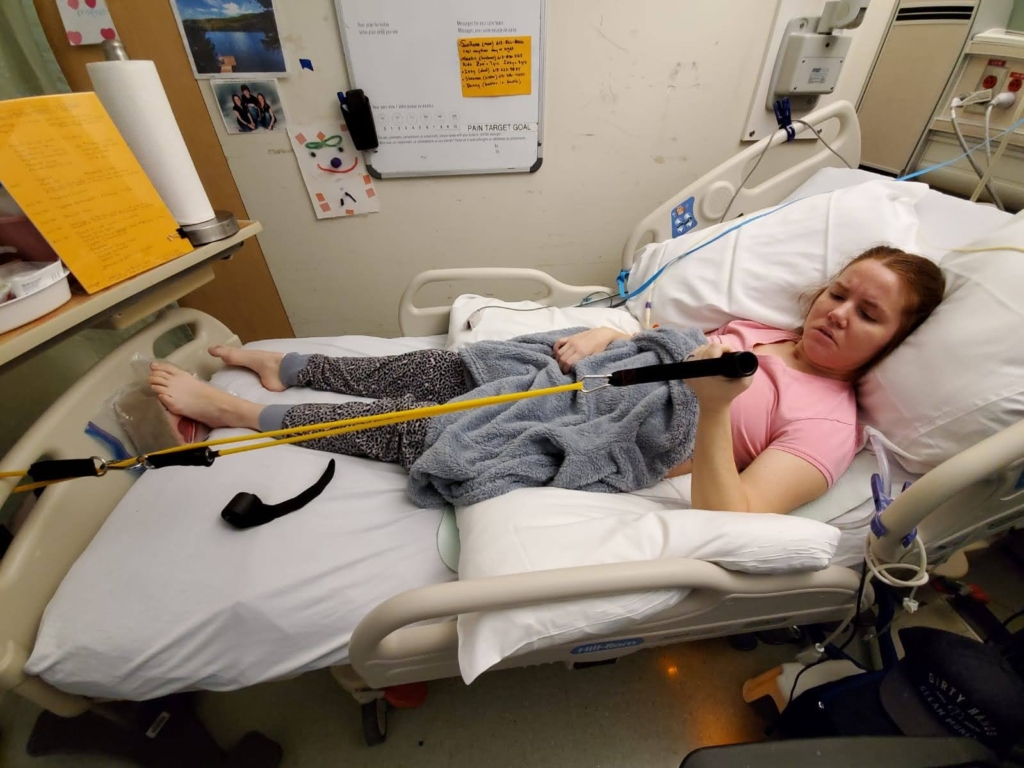
C’est là que l’établissement d’objectifs devient un élément très important du programme de soins. Selon Mme Chase, dans de nombreux cas, le patient repart de zéro. « Nous commençons par travailler sur des choses simples en remontant presque jusqu’au développement de l’enfant. Nous pouvons avoir besoin de plusieurs personnes pour travailler sur des choses aussi simples que s’asseoir ou se retourner dans le lit. Ensuite, nous ajoutons petit à petit des choses plus complexes, comme se tenir debout, puis marcher. Lorsqu’elle est devenue un peu plus mobile jusqu’à se tenir debout et faire quelques pas, nous l’avons emmenée dans notre laboratoire de réalité virtuelle. »
Ce laboratoire est doté du système CAREN. C’est une technologie de pointe qui permet aux patients d’explorer des mises en situation en 3D sur des écrans géants à 180 degrés qui fonctionnent conjointement avec une plateforme mobile, un tapis roulant contrôlé à distance et une sonorisation ambiophonique. Les patients sont protégés par un harnais pendant qu’ils retrouvent leurs aptitudes, leur force et leur confiance.

« Une date de sortie plus que magique »
« J’avais vraiment besoin d’être à la maison. Je voulais que ce soit amusant pour elles que maman soit à la maison. »
— Sophie Leblond Robert
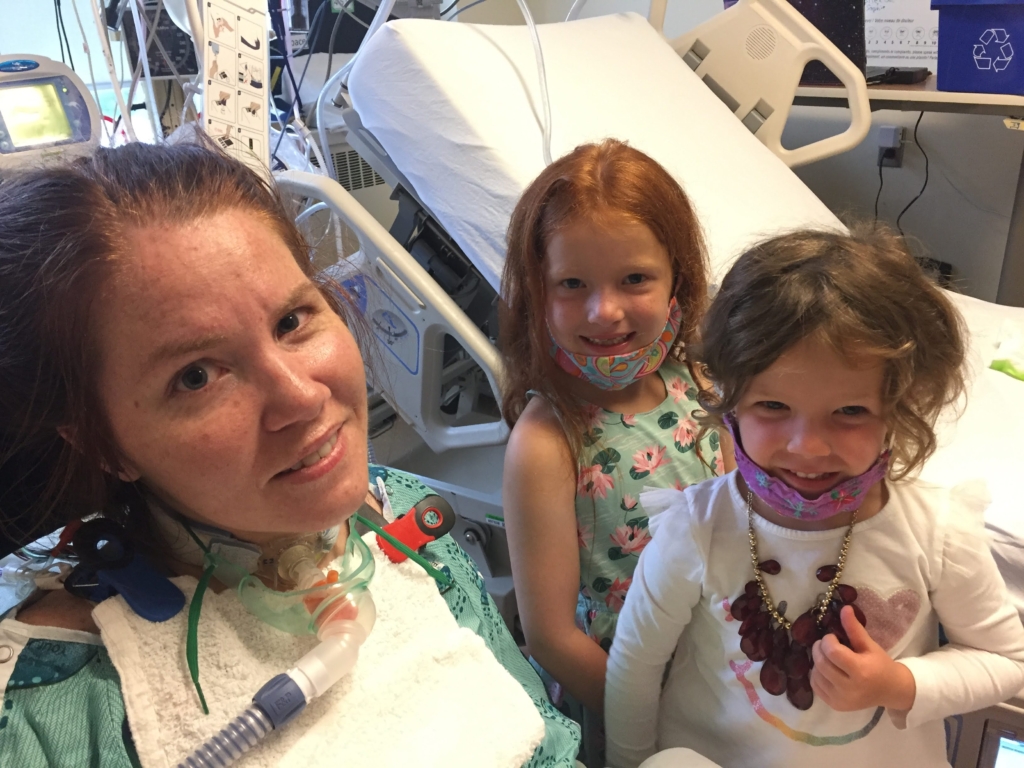
C’était en effet magique. En raison de la pandémie, Sophie avait vu ses deux filles seulement trois fois en six mois. « J’avais vraiment besoin d’être à la maison. Je voulais que ce soit amusant pour elles que maman soit à la maison. »
C’est cette détermination, en tant que mère, de retrouver ses enfants qui a motivé Sophie. Elle est passée de faire quelques pas aux barres parallèles à son arrivée au Centre de réadaptation jusqu’à s’assurer de pouvoir monter des marches parce qu’elle vit dans une maison à deux étages. Elle a continué de défier les pronostics. « Je suis une rousse têtue et je voulais prouver que je pouvais le faire. »
Les étapes de son parcours ont toutes été importantes, y compris ses premiers mots, pour la seconde fois de sa vie. Grâce à l’aide de l’orthophoniste Karen Mallet, son réapprentissage de la parole a été spécial pour sa mère autant que la première fois. « Je me souviendrai toujours de la première fois, environ trois mois après le début des soins, où elle a pu murmurer bonjour. C’était incroyable », confie Suzanne.
Elle a ensuite réappris le français. Elle s’est également remise à peindre et a réobtenu son permis de conduire et, n’oublions pas, elle a recommencé à porter des talons hauts.
Pour le Dr Lelli, le chemin parcouru par Sophie depuis l’été 2020 est stupéfiant. Il souligne que l’équipe spécialisée en AVC est prête à fournir les traitements les plus perfectionnés. « Le code AVC a mobilisé toutes les ressources de l’hôpital pour cette patiente. C’est formidable de faire partie de cette équipe. Elle est réglée au quart de tour parce que plus vite nous traitons, plus nous avons de chances de limiter les dégâts et de permettre un rétablissement comme celui-ci. »
Les soins exceptionnels se sont poursuivis tout au long du rétablissement de la patiente. « Je ne savais pas si elle allait pouvoir sortir de son lit tellement la situation était grave, ajoute le Dr Lelli. Le résultat est vraiment incroyable et c’est grâce à tous les traitements qu’elle a reçus, de la thrombectomie mécanique aux efforts qu’elle a déployés et à toutes les personnes qui ont travaillé autour d’elle, comme les spécialistes de la réadaptation. Et c’est aussi parce qu’elle n’a pas baissé les bras. »





