Lorsque Wardha a découvert qu’elle était enceinte, elle s’est préparée à toutes les difficultés qui pourraient survenir lors d’un accouchement en pleine pandémie de COVID 19. Elle ne s’attendait toutefois pas à avoir un bébé prématuré d’à peine 610 grammes après seulement 25 semaines de grossesse. À la suite d’une césarienne d’urgence, cette jeune famille a été propulsée dans un monde inconnu ‒ rempli de visites quotidiennes à l’Unité de soins intensifs néonataux de L’Hôpital d’Ottawa pendant une pandémie mondiale. Gardant espoir, elle a fait confiance à nos experts pour donner à sa fille la meilleure chance de survie.
Un nouveau-né de 610 grammes
Jusqu’au jour de la naissance d’Aya, Wardha vivait une grossesse normale et saine. Elle commençait tout juste à sentir bébé bouger dans son ventre et en savourait chaque instant. Elle a donc eu un véritable choc lorsqu’elle a perdu ses eaux 15 semaines trop tôt. Professionnelle de la santé, Wardha savait que c’était beaucoup trop tôt et que son bébé était en danger.
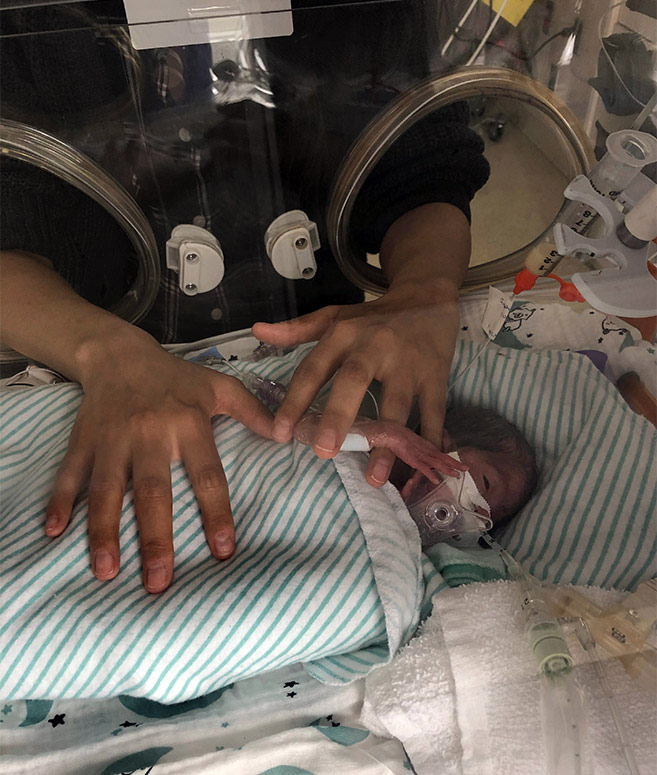
Le mari de Wardha, Omar, a appelé une ambulance, qui l’a emmenée d’urgence à L’Hôpital d’Ottawa, où une équipe de soins l’attendait, prête à la soigner.
Après une échographie et plusieurs tests, le rythme cardiaque d’Aya était en chute libre : elle était en détresse. Le bébé dans le ventre de la mère a besoin d’un apport sanguin régulier acheminé par le cordon ombilical pour recevoir de l’oxygène et d’autres nutriments. Si l’apport sanguin est réduit, son rythme cardiaque chutera. Sur une période prolongée, cela peut devenir dangereux pour le bébé, en particulier pour un bébé prématuré déjà vulnérable comme Aya.
« Nous avons eu l’impression de créer un lien avec le Dr Jankov. Cela nous a vraiment aidés à sortir de l’obscurité. »
— Wardha Shabbir
Wardha a dû avoir une césarienne d’urgence à la fois pour assurer sa sécurité et celle de son bébé. « Mon équipe de soins a rapidement décidé que j’avais besoin d’une césarienne d’urgence et je crois sincèrement que cette décision a sauvé la vie de ma fille », affirme Wardha.
Elle ne savait pas à ce moment qu’elle allait tisser des liens de confiance avec l’équipe de soins d’Aya pendant qu’ils travailleraient ensemble pour prendre soin d’elle.
Une miraculée aux petits soins

C’est à l’Unité de soins intensifs néonataux que Wardha et Omar ont vraiment vu leur fille pour la première fois. Au milieu des fils et des tubes, Aya, dont le nom signifie miracle, semblait si petite et fragile. « Tout s’est passé si vite. Je pense que j’étais encore sous le choc, mais c’était tellement bien de la voir enfin et de passer du temps en famille », confie Wardha.
Le premier jour, le Dr Robert Jankov, médecin principal d’Aya, a rendu visite à Wardha et à Omar. Il a pris le temps d’expliquer soigneusement chaque étape des soins d’Aya, y compris chaque test qu’elle allait passer, les complications qui pourraient survenir au cours de sa croissance et ce qu’ils prévoyaient faire pour atténuer le risque d’infection. « Nous avons eu l’impression de créer un lien avec le Dr Jankov, ajoute Wardha. Cela nous a vraiment aidés à sortir de l’obscurité. Il a pris le temps de s’assurer que nous comprenions le plan de soins d’Aya et ce qui allait se passer pendant son séjour à l’Unité de soins intensifs néonataux. C’était vraiment rassurant. »
Lorsqu’ils ont vu leur petit miracle dans l’incubateur, ils ont compris qu’ils avaient un long chemin à parcourir. Les tests allaient bientôt le prouver.
Trouble de respiration grave
Aya est née si prématurément qu’elle a dû avoir un cathéter intraveineux et un cathéter central pour continuer à recevoir les nutriments dont elle avait besoin pour sa croissance. Elle avait également besoin d’un respirateur pour l’aider à respirer. Au fil du temps, toutefois, l’oxygène et le respirateur dont elle avait besoin pour survivre ont causé une dysplasie bronchopulmonaire (DBP), une maladie qui provoque une irritation et une inflammation des poumons, ce qui empêche leur développement normal. C’est l’une des causes les plus fréquentes de décès chez les bébés prématurés.
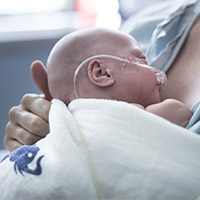
Les bébés prématurés ont besoin de plus d’oxygène et d’une intervention mécanique pour respirer, ce qui peut toutefois endommager leurs poumons et provoquer chez eux une maladie pulmonaire chronique. Un traitement par cellules souches, qui fera bientôt l’objet d’essais cliniques à L’Hôpital d’Ottawa, pourrait contribuer à guérir les poumons des bébés prématurés. Pour en savoir plus…
Au Canada, 1 000 bébés reçoivent un diagnostic de DBP chaque année. Beaucoup développent d’autres maladies pulmonaires chroniques comme l’asthme et ont besoin d’oxygène et de ventilation pendant une période prolongée. À l’heure actuelle, il n’existe aucun traitement pour cette maladie, mais l’un de nos experts, le Dr Bernard Thébaud, mène le premier essai clinique au Canada sur la faisabilité et la sécurité d’un traitement par cellules souches de cordon ombilical pour aider les bébés prématurés atteints de DBP.
Grâce aux soins qu’elle a reçus, Aya a pu rentrer chez elle sans oxygène ni thérapie pour ses poumons.

Rétinopathie des prématurés
Bien que les chances de survie d’Aya s’améliorent de jour en jour, elle doit encore lutter contre un problème de santé après l’autre. Le diagnostic qui inquiétait le plus Wardha et Omar était la rétinopathie des prématurés d’Aya, une maladie qui peut entraîner la cécité et se caractérise par la croissance anormale des vaisseaux sanguins de la rétine. La rétinopathie survient lorsque les vaisseaux sanguins de la rétine n’ont pas fini de se développer. Aya a reçu des injections de médicaments dans les yeux pour contrer cette maladie inquiétante.
« Ces bébés ont beaucoup de résilience »
— Dre Brigitte Lemyre
« Je me souviens m’être sentie vraiment dépassée – je me sentais inapte », ajoute Wardha. Elle gardait toutefois espoir parce qu’Aya était confiée à certains des esprits les plus brillants, qui étaient déterminés à se surpasser pour assurer les meilleurs résultats possible.
Faire progresser les soins aux prématurés
Grâce aux progrès dans les traitements, nous pouvons prendre en charge des bébés nés aussi jeunes qu’à 22 semaines. Beaucoup grandissent et vivent en bonne santé. Pour mieux répondre aux besoins des très grands prématurés, nous avons créé un groupe de travail multidisciplinaire sur les cas d’âge gestationnel extrêmement bas (ELGA signifiant Extremely Low Gestational Age), qui est composé de médecins, de thérapeutes respiratoires, de nutritionnistes, de pharmaciens et de parents de bébés prématurés, comme Wardha. Ensemble, les membres du groupe ont mis au point un plan de soins qui comprend des renseignements essentiels sur la meilleure façon de traiter les bébés extrêmement prématurés peu après la naissance et pendant leur première semaine critique de vie afin de leur assurer les meilleures chances de survie.
« Ces bébés ont beaucoup de résilience », explique la Dre Brigitte Lemyre, qui dirige ce groupe de travail très engagé. « Le plus important, c’est le partenariat avec les parents et leur présence au chevet du bébé, car cela influence leur résultat. »
« Le parcours a été vraiment difficile, mais nous avions un système de soutien et des personnes qui se souciaient du bien-être de notre fille, ce qui a facilité les choses. »
— Wardha Shabbir
En tant que membre du groupe de travail, Wardha a pu faire part de sa vision et de son point de vue en tant que mère d’un bébé prématuré. Cela a permis de guider et d’informer nos experts sur la manière d’améliorer le traitement de nos plus petits patients. Wardha s’est sentie écoutée et a contribué de manière significative aux soins de sa fille pendant son séjour à notre Unité de soins intensifs néonataux.
Soins empreints de compassion
Aya est restée sous nos soins pendant quatre longs mois. Notre équipe médicale a non seulement prodigué des soins vitaux empreints de compassion à Aya, mais elle s’est aussi occupée de Wardha et d’Omar. En raison des restrictions de visites établies par mesure de sécurité pendant la pandémie de COVID 19, ils ont rendu visite à Aya à tour de rôle et ont pu se rendre ensemble au chevet de leur fille seulement deux fois par semaine. Cette situation a eu un impact émotionnel sur les nouveaux parents. « Le parcours a été vraiment difficile, mais nous avions un système de soutien et des personnes qui se souciaient du bien-être de notre fille tant à la maison qu’à l’hôpital, ce qui a facilité les choses », précise Wardha.
« Quand nous sommes rentrés à la maison, nous avons en quelque sorte eu des symptômes de sevrage de l’Unité parce que les membres du personnel étaient devenus des membres de notre famille »
— Wardha Shabbir
Chaque fois qu’ils ont rendu visite à Aya, l’équipe de soins a pris le temps de répondre à leurs questions. « Peu importe le nombre de questions que j’avais ou le nombre de fois où je leur ai demandé de me montrer comment changer la couche d’Aya, ils ont toujours arrêté ce qu’ils faisaient et pris le temps de me soutenir. Ils sont tous si occupés et pourtant si patients. Je leur en suis vraiment reconnaissante », ajoute Wardha.
Ramener un bébé en santé à la maison
Aujourd’hui âgée de sept mois seulement, Aya est de retour chez elle et se porte exceptionnellement bien. Bien que ravis d’être enfin sortis de l’hôpital après ces quatre mois à l’Unité de soins intensifs néonataux, Wardha et Omar ont éprouvé un sentiment inattendu en quittant l’hôpital. « Quand nous sommes rentrés à la maison, nous avons en quelque sorte eu des symptômes de sevrage de l’Unité parce que les membres du personnel étaient devenus des membres de notre famille », affirme Wardha. Reconnaissants pour les soins complets et la façon dont ils ont travaillé ensemble afin qu’Aya non seulement survive mais s’épanouisse, l’équipe de l’Unité de soins intensifs néonataux fait partie de l’histoire de la vie de leur fille que Wardha et Omar ne sont pas prêts d’oublier.

Fièrement affilié à l’Université d’Ottawa, L’Hôpital d’Ottawa est un centre de recherche et de santé universitaire de premier plan.




