Publié : mai 2025
L’Hôpital d’Ottawa met actuellement en place un programme complet de traitement de l’épilepsie – un guichet unique, en quelque sorte – qui aura une incidence considérable sur les patients. En complément de ces soins spécialisés, l’hôpital a réalisé sa toute première intervention de stéréoélectroencéphalographie (stéréo EEG) le 13 janvier 2025. Cette mini-chirurgie cible les zones précises du cerveau d’où proviennent les crises et fournit aux équipes soignantes des informations détaillées pour élaborer des plans de traitement plus ciblés et plus efficaces pour les personnes épileptiques.
Auparavant, les patients de notre région devaient se rendre dans le sud de l’Ontario pour ce type d’intervention. Désormais, les soins peuvent être donnés plus près de chez eux, ce qui permet aux patients d’économiser du temps et de l’argent et de rester près de leur famille.
« Nous l’avons tous vu à la télévision ou au cinéma. »
L’épilepsie est un trouble neurologique. Une crise est une explosion soudaine d’activité électrique dans le cerveau qui perturbe temporairement la communication entre les cellules du cerveau. Le type de crise dépend de la région du cerveau qui est touchée par la perturbation électrique et de l’étendue de la zone touchée.
Une crise peut se manifester sous différentes formes, y compris un regard vide, des mouvements incontrôlés, une altération de la conscience, des sensations étranges, comme sentir une odeur inexistante, ou des convulsions.
Le Dr Tadeu Fantaneanu, directeur médical du programme d’épilepsie de notre laboratoire d’EEG, explique que cette dernière est connue sous le nom de crise tonico-clonique, anciennement appelée le grand mal. « C’est à ce moment-là que la personne tombe au sol, écume à la bouche et a des convulsions. Nous l’avons tous vu à la télévision ou au cinéma. »
Notre programme dessert environ 13 000 personnes épileptiques dans notre région. Nous avons également une clinique de transfert et de transition avec le CHEO. « Il s’agit de patients atteints d’épilepsie depuis leur plus jeune âge, peut-être depuis la naissance ou plus tard dans leur enfance ou leur adolescence, et qui sont dirigés vers nous lorsque vient le temps de les transférer aux soins aux adultes », dit-il.
Selon le Dr Fantaneanu, l’épilepsie peut toucher toute personne à tout âge, mais il y a deux périodes de risque élevé : avant l’âge de six ans et après 65 ans. Chez les jeunes patients, c’est généralement dû à la génétique, et chez les patients plus âgés, c’est souvent dû aux dommages que le cerveau accumulera au cours d’une vie.
Mise en place d’un programme complet d’épilepsie
Au cours des cinq dernières années, le programme d’épilepsie de notre hôpital a connu une croissance considérable, grâce à un partenariat avec le ministère de la Santé, à une subvention de 12 millions de dollars, ainsi qu’à des dons de la communauté. Comme l’explique le Dr Fantaneanu, l’objectif de la subvention est que L’Hôpital d’Ottawa devienne un centre régional de chirurgie de l’épilepsie. Il s’agit d’une désignation provinciale qui nous permettra d’effectuer des chirurgies de haut niveau qui ne sont pas actuellement offertes dans cette région.

Le Dr Fantaneanu affirme que les patients de l’Est de l’Ontario en ont désespérément besoin. « Ils pourraient subir leurs examens et recevoir leurs soins ici, mais si une intervention chirurgicale était éventuellement nécessaire, ils seraient dirigés vers un hôpital de Toronto ou de London, jusqu’à sept à huit heures de route. »
Ces déplacements prennent du temps, de l’argent et éloignent les patients de leurs proches et de leur carrière. « Les patients seraient loin de leur famille à un moment vulnérable de leur vie, lorsqu’ils sont admis à l’hôpital, potentiellement après une chirurgie cérébrale », ajoute-t-il.
Au cours des dernières années, le Dr Fantaneanu et son équipe ont développé des capacités de dépistage pour les patients et l’unité de surveillance continue de croître. C’est là que l’équipe évalue les patients qui ont des crises. L’unité compte actuellement quatre lits et, sur le nouveau campus de l’hôpital, elle comptera six lits, toutes des chambres individuelles.
Attirer les meilleurs et les plus brillants spécialistes des soins de l’épilepsie
C’est le projet ambitieux de construction d’un centre complet d’épilepsie qui a attiré le Dr Alan Chalil dans notre hôpital en 2024, pour qu’il devienne directeur chirurgical du programme d’épilepsie. Il est neurochirurgien et a une formation axée principalement sur l’épilepsie et son traitement chirurgical, y compris l’implantation de stéréoélectroencéphalographie. Il a terminé sa formation à London, où se trouve le plus grand centre chirurgical d’épilepsie au Canada, et à l’Université Emory à Atlanta.
« C’était une occasion tout à fait unique, car il semblait que l’apport de ma formation serait la dernière pièce du casse-tête pour intégrer le traitement de l’épilepsie, explique le Dr Chalil. Rejoindre une nouvelle équipe en cours de développement était à la fois une belle occasion et un grand défi. »
« La chirurgie de l’épilepsie consiste à trouver cet équilibre délicat : libérer le patient des crises tout en préservant le fonctionnement normal du cerveau. C’est pourquoi cela signifie tant pour moi. »
— Dr Alan Chalil
Rencontre avec le Dr Alan Chalil, neurochirurgien
La première stéréo EEG à L’Hôpital d’Ottawa
Un EEG est l’enregistrement des ondes cérébrales qui consiste à placer, sur la tête du patient, de petites électrodes qui sont reliées à un ordinateur, et à enregistrer l’activité électrique dans le cerveau. Il aide à diagnostiquer diverses affections cérébrales.
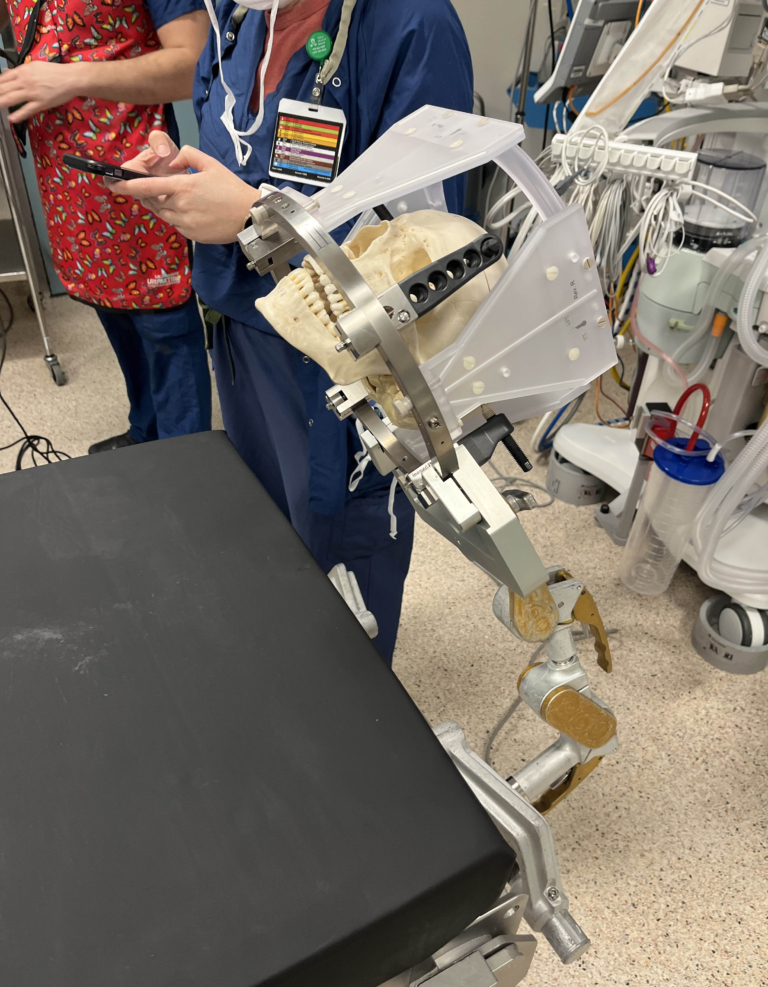
La stéréo EEG, quant à elle, place ces électrodes à l’intérieur du cerveau par de minuscules trous d’épingle. En janvier 2025, le Dr Chalil a effectué la toute première stéréo EEG de notre hôpital. Cette mini-chirurgie permet d’identifier les zones précises du cerveau d’où proviennent les crises.
« Il pourrait y avoir entre 10 et 20 électrodes par patient. Nous faisons une petite incision dans la peau, comme un trou d’épingle, puis nous perçons le crâne », explique-t-il. « Nous avons une trajectoire définie : nous savons exactement où nous allons et quelles structures nous allons traverser pour atteindre notre cible. Ensuite, nous mettons l’électrode en place. Cela prend environ 10 à 15 minutes par électrode. »
Une fois que le patient se réveille avec les électrodes implantées, il passe une tomodensitométrie. Ensuite, le Dr Chalil élaborera, pour ses collègues de l’équipe de neurologie, un modèle qui leur indiquera où chaque électrode est placée dans le cerveau. Cela permet de déterminer le point d’origine de la crise et son chemin de propagation.
« Le patient est ensuite admis à l’unité de surveillance de l’épilepsie pendant une semaine, voire un mois, parfois plus longtemps, jusqu’à ce que nous ayons suffisamment de crises à étudier », dit-il.
L’équipe met ensuite en corrélation le signal électrique perçu par les électrodes lors d’une crise avec les informations antérieures, et élabore un plan de traitement. Les plans de traitement peuvent aller de l’ablation d’une petite partie du cerveau à la stimulation cérébrale profonde, voire à une nouvelle technologie appelée générateur de radiofréquence.
Cette nouvelle technologie peut être amenée directement au chevet du patient où les Drs Fantaneanu et Chalil peuvent envoyer un signal électrique pour générer une lésion d’environ 3 à 5 mm d’épaisseur. « C’est très petit, mais c’est très efficace. Cette lésion pourrait perturber le réseau épileptique et éliminer les crises jusqu’à 30 % du temps », explique le Dr Chalil.
Bien que ce nombre ne soit pas énorme, il ajoute qu’il est raisonnablement efficace, car aucune autre intervention chirurgicale n’est nécessaire.
Alors que l’équipe poursuit le développement du programme, elle cherche à ajouter une nouvelle technologie laser pour offrir aux patients de meilleurs résultats, ce qui peut éliminer les crises de 60 à 75 % du temps, selon le type de crise. Elle espère également utiliser ces techniques au cours de la prochaine année, en grande partie grâce à un essai clinique à répartition aléatoire en cours. « Cet essai, appelé ablation stéréotaxique par laser pour l’épilepsie du lobe temporal (SLATE, ou « Stereotactic Laser Ablation for Temporal Lobe Epilepsy »), nous permettra d’obtenir un nombre définitif de comparaisons entre la résection du lobe temporal et les ablations par laser dans le traitement d’un type particulier d’épilepsie du lobe temporal », explique le Dr Chalil.
« C’est la dernière étape d’un vaste projet visant à faire d’Ottawa un centre d’excellence pour le traitement de l’épilepsie.
— Dr Alan Chalil
Pour l’instant, la réalisation de cinq stéréoélectroencéphalographies est une étape importante. « C’est la dernière étape d’un vaste projet visant à faire d’Ottawa un centre d’excellence pour le traitement de l’épilepsie. Si nous démontrons que nous pouvons le faire, l’interpréter en toute sécurité et réaliser des chirurgies significatives, alors ces patients n’auront plus besoin de se déplacer », explique le Dr Chalil.
Un autre point important est que donner cette possibilité aux patients de L’Hôpital d’Ottawa contribue à réduire les temps d’attente qui, autrement, continueraient de s’allonger avec seulement deux autres centres dans la province; un autre exemple de la façon dont nous remodelons l’avenir des soins de santé.