Publié : avril 2026
Temps de lecture : 4 min
Publié : avril 2026
Temps de lecture : 4 min
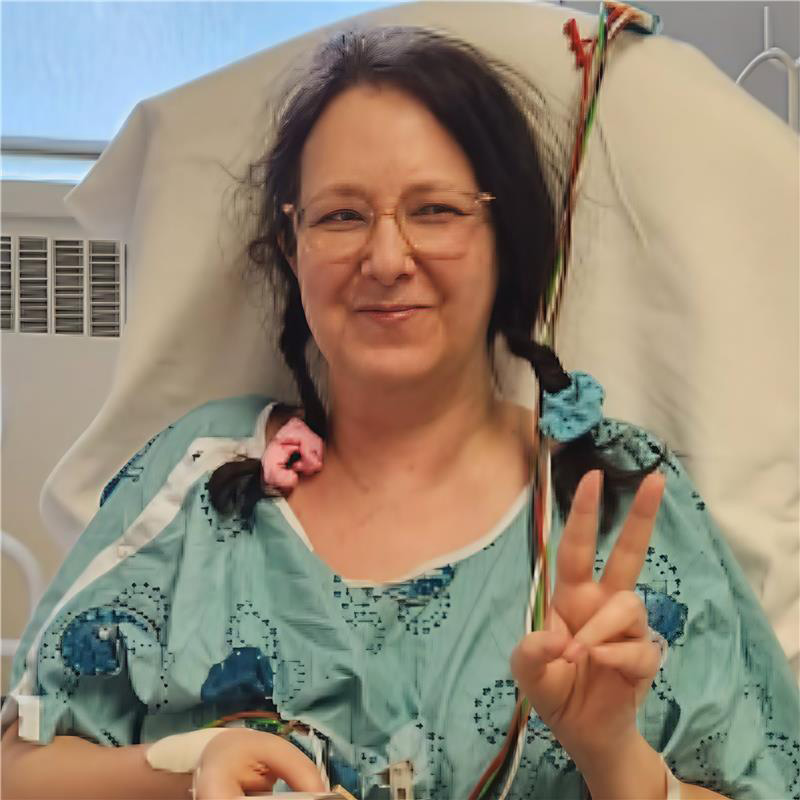
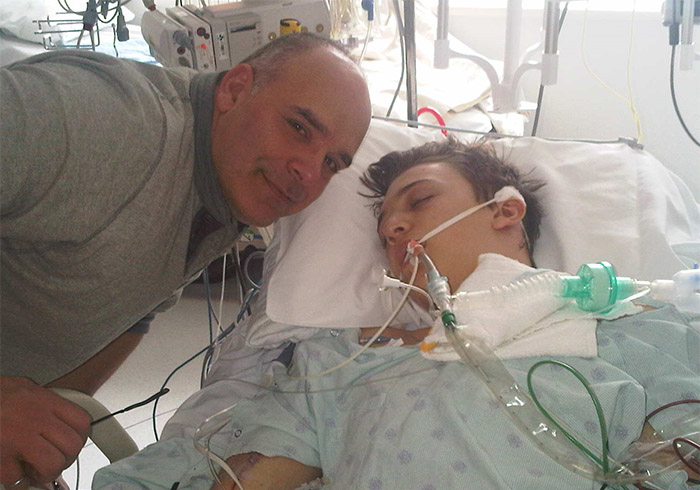
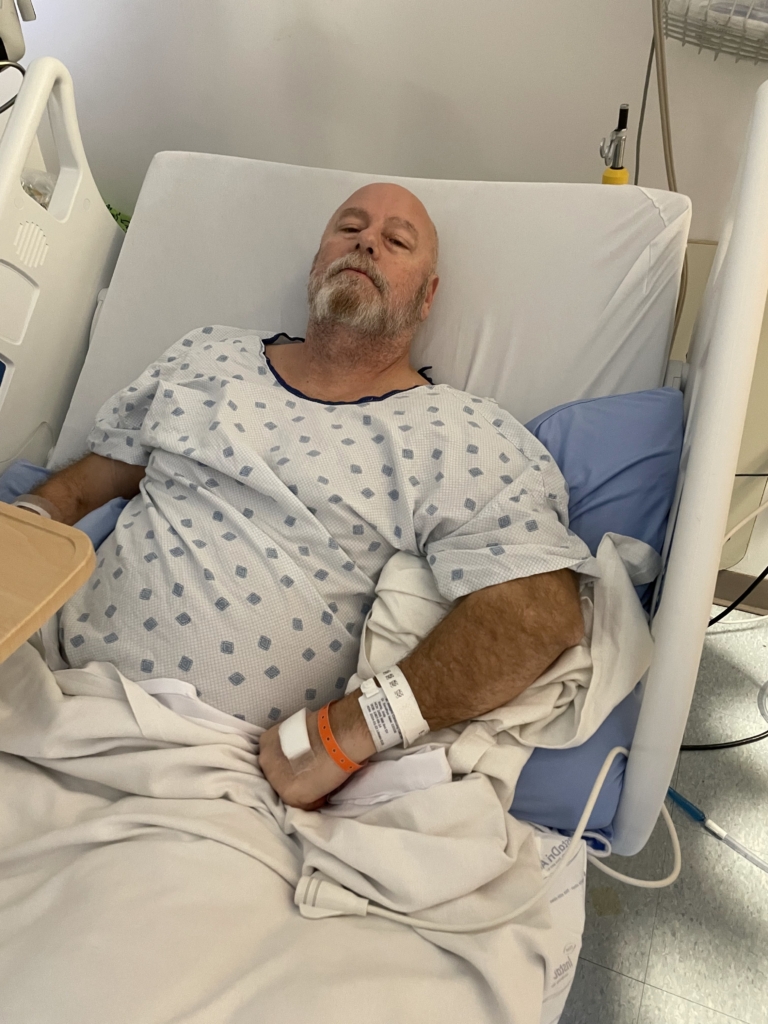
Le jour de Noël 2023, Jody Stang tombe par terre dans sa cuisine. Lorsque son frère vient lui rendre visite, il trouve Jody assis, le dos appuyé contre les armoires, incapable de se relever. Cela ne lui ressemble pas.
Jody a servi 31 ans dans les Forces armées canadiennes et a participé à six affectations opérationnelles en Afghanistan, en Bosnie, à Chypre et en Croatie. Il était en pleine forme : il marchait régulièrement, parcourait de longues distances à vélo et faisait de la musculation.
Mais dans les mois qui ont précédé l’automne, il était persuadé que quelque chose n’allait pas. Il avait des problèmes d’équilibre, ses jambes semblaient plus faibles et, pour la première fois depuis des décennies, Jody a raté la cérémonie locale du jour du Souvenir, un jour qui lui est profondément important. Bientôt, il ne pouvait plus conduire, et même marcher sur de courtes distances constituait un défi.
Ce qui n’était au départ qu’un engourdissement de son petit orteil devenait manifestement quelque chose de beaucoup plus grave.
En quête de réponses
Le lendemain de sa chute, Jody a appelé une ambulance et a été transporté à l’Hôpital communautaire de Cornwall. Après quelques tests initiaux, les médecins ont organisé son transfert à L’Hôpital d’Ottawa. Doté d’une des équipes de neurologie les plus fortes du pays, L’Hôpital d’Ottawa est le seul centre de la région équipé pour offrir les soins neurologiques avancés dont Jody avait besoin.
Les médecins ont d’abord suspecté la maladie du spectre des anticorps anti-MOG (MOGAD), une maladie auto-immune rare dans laquelle le système immunitaire attaque la couche protectrice des nerfs optiques et des nerfs du cerveau et de la moelle épinière, ce qui expliquerait la faiblesse musculaire et l’engourdissement chez Jody.
Il a été mis sous stéroïdes à haute dose et est ensuite retourné à Cornwall pour y poursuivre ses soins et sa réadaptation. Mais au lieu de s’améliorer, l’état de santé de Jody a continué à s’aggraver. Il avait alors perdu près de 85 % de la sensation et de la fonction motrice de ses jambes et dépendait d’un fauteuil roulant.
Un diagnostic inattendu
Au début du mois de février, Jody a rencontré, lors d’un rendez-vous de suivi, la Dre Giulia Fadda, neurologue et spécialiste de la MOGAD à L’Hôpital d’Ottawa. Immédiatement préoccupée, elle a fait en sorte que Jody soit hospitalisé à l’Unité de neurologie.
Jody a ensuite fait cinq séances d’échange de plasma, une option de traitement pour les stades plus avancés de la MOGAD. Pourtant, il n’y a pas eu d’amélioration.
Son équipe de soins a demandé des examens d’imagerie complémentaires, notamment une IRM et une TEP, qui ont révélé des changements subtils près des vertèbres L1 et L2. Ces examens ont éveillé les soupçons, et le Dr Safraz Mohammed, neurochirurgien à L’Hôpital d’Ottawa, a recommandé une biopsie.
Les résultats ont été très surprenants.
« Les symptômes peuvent imiter d’autres troubles neurologiques, ce qui rend la détection précoce particulièrement difficile. »
— Dr Safraz Mohammed
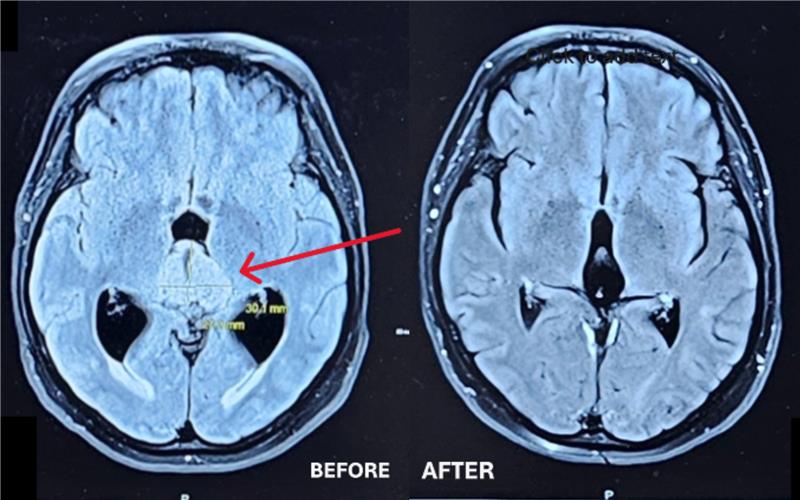
Jody était atteint d’une tumeur cérébrale de haut grade, appelée glioblastome, mais au lieu d’être dans son cerveau, elle se trouvait dans sa moelle épinière, ce qui est incroyablement rare.
« Le glioblastome de la moelle épinière est extrêmement rare, explique le Dr Mohammed. Les symptômes peuvent imiter d’autres troubles neurologiques, ce qui rend la détection précoce particulièrement difficile. »
Le glioblastome de la moelle épinière
Le glioblastome est l’un des cancers les plus agressifs. Mais le glioblastome de la moelle épinière est exceptionnellement rare et complexe à traiter – moins de 200 cas ont été documentés dans la littérature à l’échelle mondiale. Ce type de cancer est souvent dévastateur, entraînant généralement la paralysie lorsqu’il s’infiltre dans la moelle épinière.
Le diagnostic expliquait l’engourdissement et la faiblesse des jambes de Jody, et Jody devait faire face à la nouvelle que la paralysie à vie était désormais inévitable. Mais rien n’aurait pu le préparer à la nouvelle qui allait suivre.
Pour un cancer comme le glioblastome, l’espérance de vie moyenne se mesure généralement en mois. On a annoncé à Jody qu’il lui restait probablement moins d’un an à vivre.
« J’ai été choqué, dit-il. Mais pendant toutes mes années de service militaire, j’ai appris à gérer les circonstances difficiles un jour à la fois. On peut sortir l’homme de l’armée, mais on ne peut pas sortir l’armée de l’homme. »
C’est alors que le Dr Mohammed a présenté une option qui offrait un peu d’espoir.
La chirurgie restait une possibilité. Elle ne pourrait pas réparer les dommages déjà subis, mais l’ablation de la tumeur offrait la meilleure chance de prolonger la vie de Jody.
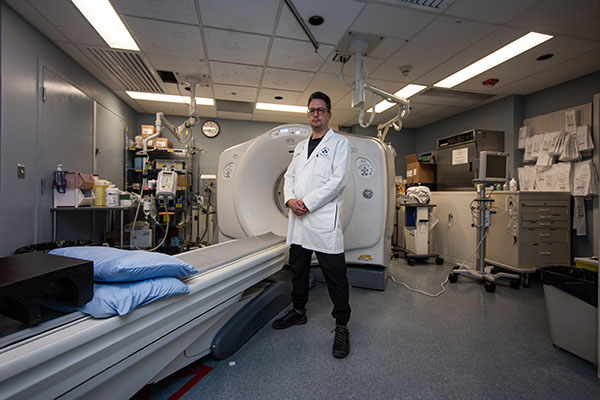
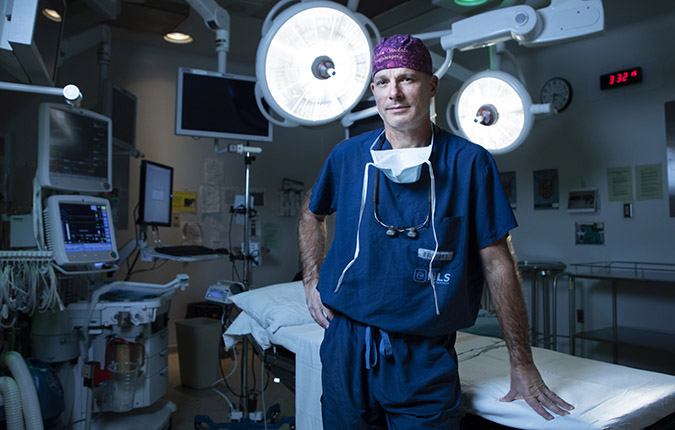
Rencontrez le neurochirurgien Dr Safraz Mohammed
« Lorsque nous avons confirmé le diagnostic, Jody avait déjà perdu la majeure partie de la force de ses jambes, explique le Dr Mohammed. Mais compte tenu de l’endroit où la tumeur se trouvait, nous avions la possibilité de l’enlever complètement, ce qui n’est pas souvent le cas pour les glioblastomes cérébraux. »
Une chirurgie inédite au Canada donne de l’espoir
Sous les soins du Dr Mohammed, Jody a subi une intervention chirurgicale révolutionnaire à l’aide d’un microscope guidé par fluorescence, financée par de généreux donateurs de la communauté.
Quelques heures avant l’intervention, Jody a bu un liquide contenant de l’acide 5-aminolévulinique (5-ALA), un composé qui s’accumule dans les cellules cancéreuses, mais pas dans les cellules saines. Sous une lumière bleue d’une longueur d’onde précise émise par le microscope, le gliome brillait alors d’un rose fluorescent.
« Cette technologie est utilisée très souvent pour la chirurgie des tumeurs cérébrales, mais elle n’avait jamais été utilisée pour une chirurgie de la colonne vertébrale au Canada », explique le Dr Mohammed.
Avant l’intervention, L’Hôpital d’Ottawa a été le premier centre au Canada à adopter l’utilisation systématique de l’acide 5-aminolévulinique dans la chirurgie des tumeurs. Aujourd’hui, l’Hôpital est considéré comme un chef de file national dans le domaine de la neurochirurgie guidée par fluorescence.
Les cellules cancéreuses étant désormais clairement visibles, l’équipe chirurgicale de Jody a pu retirer tout le tissu tumoral avec une précision extraordinaire, tout en préservant autant que possible la moelle épinière saine environnante. L’opération a été un succès et a offert à Jody quelque chose à laquelle il ne s’attendait pas depuis son diagnostic : plus de temps avec ses proches.
Tout sur la chirurgie guidée par fluorescence et l’acide 5-ALA
Traitement et rétablissement
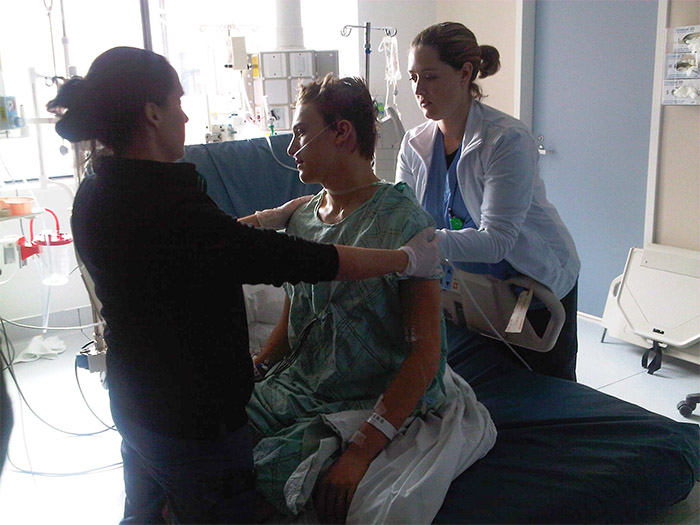
La chirurgie n’était que la première étape. Dans les semaines qui ont suivi, Jody a subi 30 séances de radiothérapie accompagnées d’une chimiothérapie orale pour cibler toute cellule cancéreuse restante et réduire le risque de récidive du cancer. La chimiothérapie s’est poursuivie pendant six mois – le régime standard pour le glioblastome.
Les rendez-vous de suivi et les examens d’imagerie réguliers demeurent également un élément essentiel de ses soins. Pour Jody, qui utilise un fauteuil roulant motorisé, la télémédecine a rendu ces soins continus beaucoup plus accessibles. « La télémédecine permet à des patients comme Jody d’être suivis et soutenus depuis leur domicile, explique le Dr Garth Nicholas, l’oncologue principal de Jody. Nous pouvons adapter le traitement, vérifier les effets secondaires et répondre aux questions sans devoir faire subir aux patients des déplacements réguliers. »
Les progrès technologiques réalisés à L’Hôpital d’Ottawa ne font pas que transformer la chirurgie, ils redessinent la façon dont les soins sont fournis longtemps après que le patient quitte la salle d’opération.
Un avenir fait d’espoir
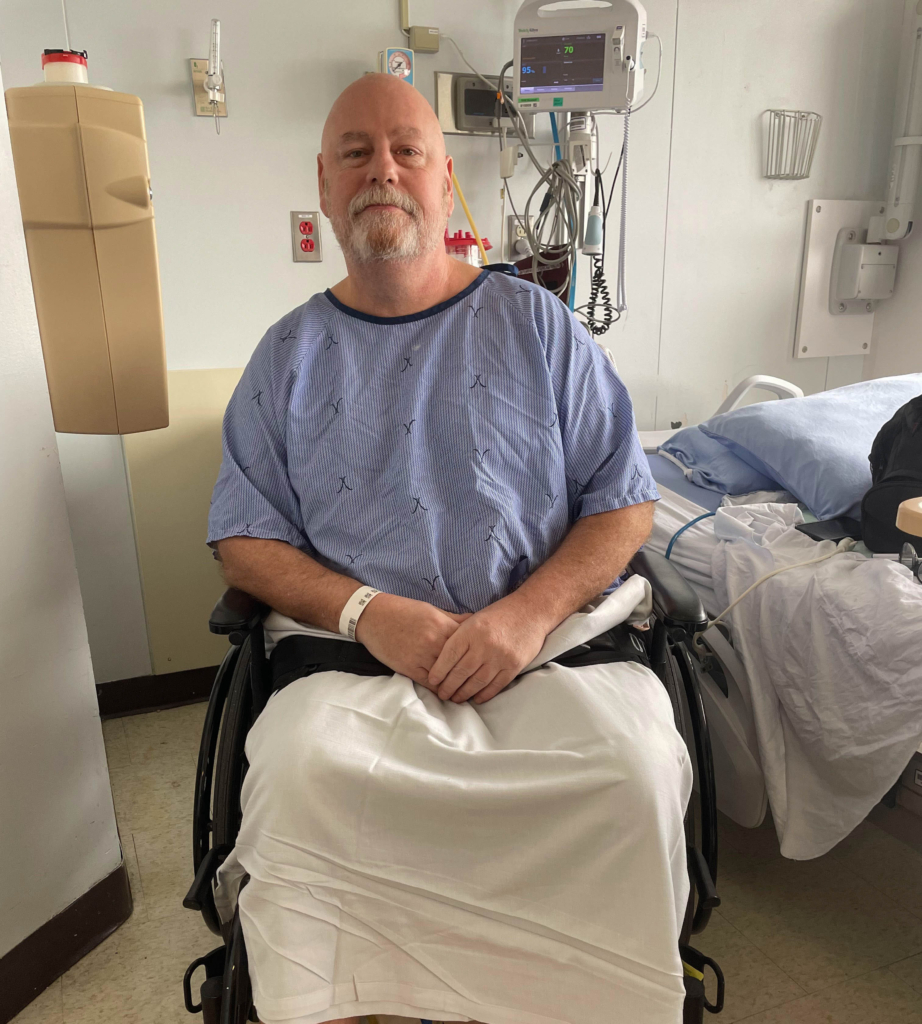
Même si son parcours vers la guérison a été semé d’embûches, Jody garde le moral. Il fut un temps où il croyait qu’il ne verrait pas un autre Noël. Après avoir appris qu’il lui restait environ un an à vivre, Jody a commencé à se préparer à la fin – entre autres, en organisant un lot de cimetière et en achetant une pierre tombale.

Aujourd’hui, plus de deux ans plus tard, ses derniers examens ne révèlent aucune trace de cancer.
« Je suis incroyablement reconnaissant, déclare Jody, des soins que j’ai reçus de mon équipe et de la possibilité de passer plus de temps avec mes amis et ma famille. »
Le résultat de Jody est un exemple de ce qui est possible lorsque l’innovation, l’expertise et la technologie financées par les donateurs se conjuguent.