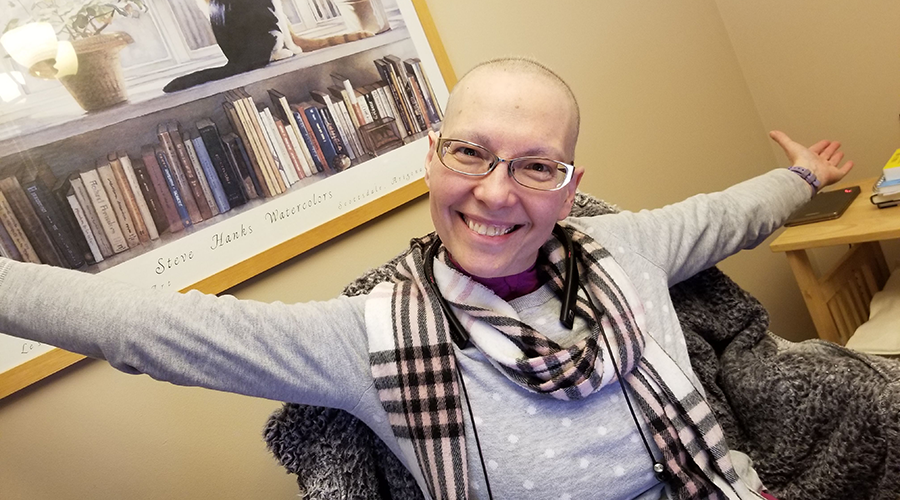Publié : juin 2025
Entre un quart et un tiers des personnes qui ont une chirurgie hépatique majeure, souvent en raison d’un cancer, devront recevoir une transfusion sanguine. Maintenant, imaginez pouvoir réduire la nécessité de ce type de transfusion et l’impact qu’une telle réduction aurait à l’échelle mondiale. C’est une vision qui anime le Dr Guillaume Martel, chirurgien et chercheur, titulaire de la chaire Famille Arnie Vered en recherche hépato-pancréato-biliaire (financée par des donateurs) à L’Hôpital d’Ottawa et à l’Université d’Ottawa.
Alors que le Dr Martel étudiait comme boursier à Montréal, il a été témoin d’une technique de chirurgie du foie inédite pour lui. Cette technique réduit la perte de sang pendant une opération hépatique, et l’idée l’a fasciné et intrigué. Mais lorsqu’il a creusé davantage, le jeune médecin s’est rendu compte qu’il n’y avait pas beaucoup de contexte sur la technique et qu’il n’y avait pas d’essais cliniques – aucune preuve concrète de sa valeur.


En août 2019, le Dr Guillaume Martel a été nommé premier titulaire de la Chaire de la famille Vered pour la recherche hépato-pancréatobiliaire. Le Dr Martel est un chirurgien chevronné de L’Hôpital d’Ottawa qui a sauvé et prolongé la vie d’innombrables personnes, en particulier celles atteintes d’un cancer. Après des recherches dans le monde entier, c’est ici même, à Ottawa, que l’on a trouvé le meilleur candidat pour diriger la chaire de recherche. Cette chaire de recherche ouvre la voie à des essais cliniques avant-gardistes et à des techniques chirurgicales de pointe, dont nos patients pourront profiter pendant de nombreuses années. Tout cela a été rendu possible grâce aux généreux dons de la famille Vered et d’autres donateurs.
« Quand Arnie était malade, il devait se rendre à Montréal pour être traité. C’était extrêmement difficile pour lui d’être loin de chez nous et de nos six enfants. Nous voulions permettre aux gens de recevoir leurs traitements ici, à Ottawa. Cette chaire de recherche est un élément important qui contribue à perpétuer sa mémoire. » – Liz Vered
Lancement du plus grand essai clinique du genre
Dès son arrivée à L’Hôpital d’Ottawa, il s’est donné pour mission personnelle d’en apprendre davantage sur la technique, appelée phlébotomie hypovolémique, dans laquelle une quantité contrôlée de sang est prélevée du patient avant la chirurgie, puis réinjectée dans le patient par la suite. Après avoir perfectionné la technique, lui et son équipe, dont l’anesthésiologiste Dr Chris Wherrett, ont décidé de faire leurs propres recherches afin de réunir des preuves concrètes de l’impact de cette technique qui change la pratique.
Souvent, les dons de la communauté aident à lancer des projets de recherche en phase préliminaire, attirant par la suite un financement à grande échelle grâce à des subventions permettant de lancer des recherches approfondies.
Une fois avoir testé l’innocuité et la faisabilité de la technique dans le cadre d’un essai de phase 1 à notre hôpital, l’équipe du Dr Martel a lancé le plus grand essai du genre, grâce à un financement des Instituts de recherche en santé du Canada.
Au cours d’une période de cinq ans, qui a pris fin en 2023, 446 personnes ont été recrutées dans quatre hôpitaux canadiens, dont L’Hôpital d’Ottawa, pour participer aux essais. « Une fois sous anesthésie, des patients ont été sélectionnés au hasard pour recevoir soit une phlébotomie hypovolémique, afin de diminuer les transfusions sanguines, soit des soins habituels », explique le Dr Martel.
Seul l’anesthésiologiste savait quels patients appartenaient à quel groupe.

Volontaire pour participer à la recherche
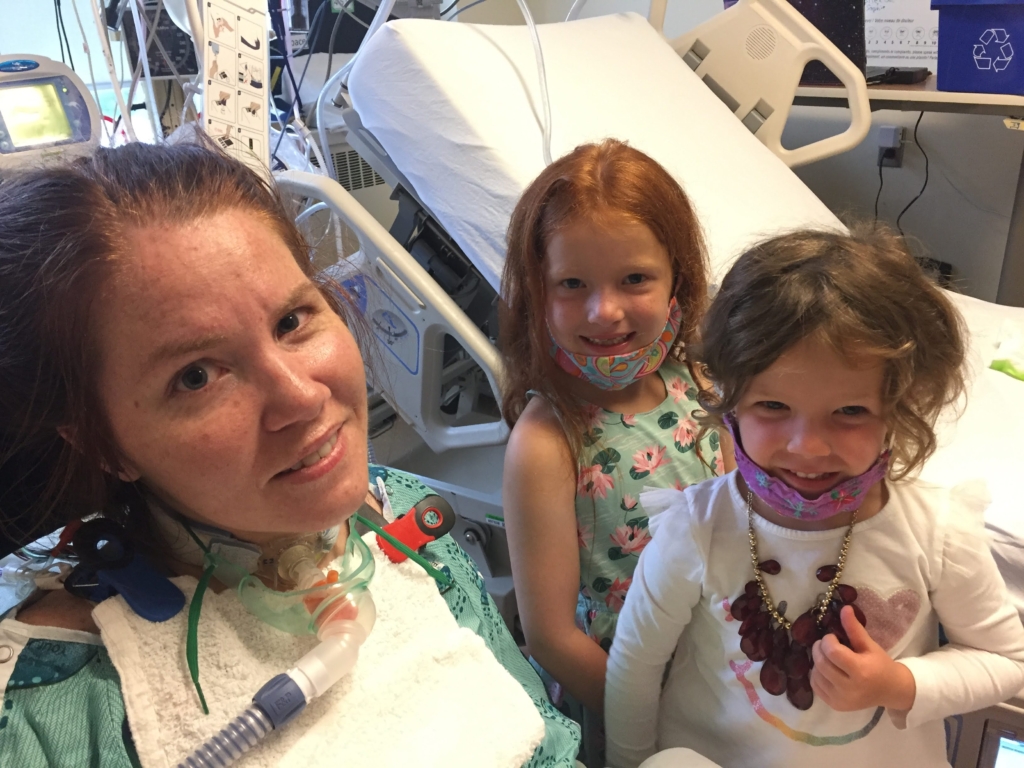
Parmi ces patients inscrits figure Rowan Ladd, une ancienne analyste pour le ministère de la Défense nationale, qui a reçu un diagnostic de cancer du côlon en décembre 2020 à l’âge de 44 ans.
« J’étais tellement effrayée, et je pensais que j’allais mourir. »
— Rowan Ladd
Au cours de la période précédant son diagnostic, la mère de deux enfants se souvient avoir remarqué de nombreux signes qu’elle avait alors ignorés parce qu’elle les attribuait simplement au stress, de sorte que lorsqu’elle a appris qu’elle était atteinte d’un cancer, elle a été choquée. « J’étais tellement effrayée, et je pensais que j’allais mourir. »
Au cours des trois mois suivant son diagnostic, elle a eu une colectomie, une intervention chirurgicale qui consiste à retirer une partie ou la totalité du côlon, et quatre mois plus tard, elle est retournée au travail.
Toutefois, deux ans plus tard, un examen régulier par IRM a révélé une tache sur son foie. Son cancer s’était propagé. C’était une nouvelle dévastatrice, et c’est à ce moment qu’elle a rencontré le Dr Martel. « On entend “stade 4”, et on se dit que c’est la fin. Mais le Dr Martel m’a expliqué qu’un stade 4 ne signifie pas nécessairement une mort prochaine. Il avait des patients chez qui il avait pratiqué une intervention qui étaient encore vivants des années plus tard », se rappelle Rowan.
« Je soutiens pleinement la recherche. Cette étude me semblait intéressante parce qu’elle avait obtenu d’excellents résultats dans le cadre de l’essai pilote. »
— Rowan Ladd
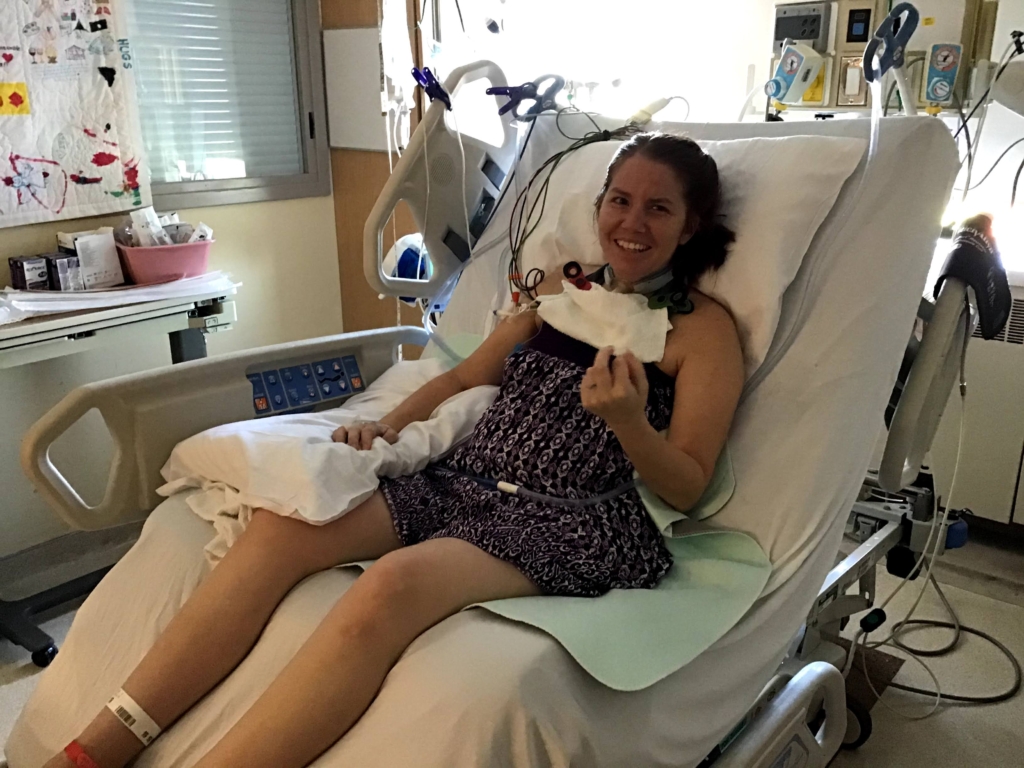
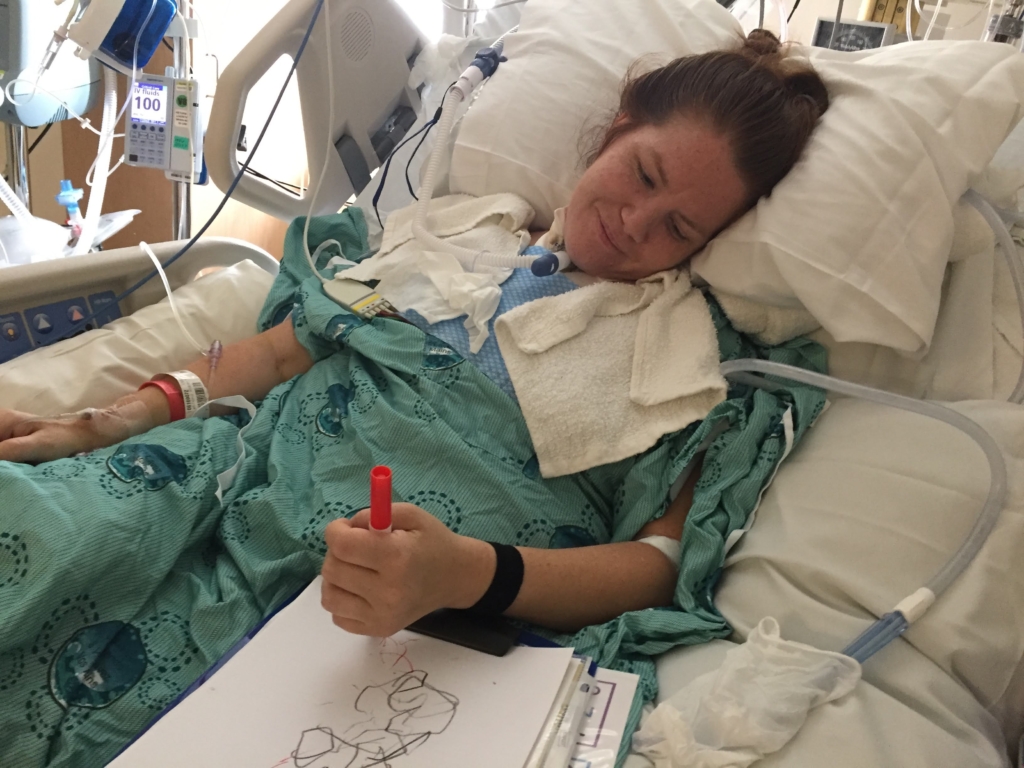
Quand est venu le temps d’enlever la tumeur, Rowan n’a pas hésité à se porter volontaire pour participer à l’essai clinique. « Je soutiens pleinement la recherche. Cette étude me semblait intéressante parce qu’elle avait obtenu d’excellents résultats dans le cadre de l’essai pilote », affirme Rowan. « On vous dit avant la chirurgie que le foie est plein de vaisseaux sanguins et qu’il y a donc des risques d’hémorragie majeure. Je trouvais ça formidable que les chercheurs essaient des choses pour réduire ces risques. »
C’était une chose d’accepter de participer, mais Rowan avait bon espoir d’être choisie pour l’essai. Son intervention chirurgicale a eu lieu en octobre 2022, et c’est seulement par la suite qu’elle a appris qu’elle avait en fait été choisie au hasard pour une phlébotomie hypovolémique.


Réduire le risque de perte de sang
Pour les patients du groupe de phlébotomie hypovolémique, l’anesthésiologiste a retiré l’équivalent d’un don de sang (environ 450 mL) avant la chirurgie. Si le patient avait besoin de sang pendant l’intervention chirurgicale, on utilisait d’abord son propre sang. Dans le cas contraire, le sang était réinfusé avant son réveil.
« La perte de sang est une préoccupation majeure en chirurgie du foie. Retirer un demi-litre de sang juste avant une importante chirurgie hépatique est la meilleure chose que nous avons trouvée jusqu’à présent pour réduire la perte de sang et les transfusions », explique le Dr Martel. « Ça fonctionne en abaissant la pression artérielle dans le foie. La technique est sécuritaire, simple, peu coûteuse et devrait être envisagée pour toute chirurgie du foie comportant un risque élevé d’hémorragie. »
« Participer à cet essai a été une expérience vraiment positive, et l’équipe a été merveilleuse. Je suis tellement contente d’avoir été sélectionnée, et je suis contente que ça pourra aider d’autres patients. »
— Rowan Ladd
Rowan était ravie d’avoir été sélectionnée. Elle n’a pas eu besoin d’une transfusion sanguine et après quatre jours d’hospitalisation, elle était de retour à la maison auprès de sa famille à Dunrobin. Aujourd’hui, deux ans plus tard, elle est toujours en rémission.
« Pour moi, cette chirurgie m’a sauvé la vie. J’ai eu la malchance d’avoir un cancer, mais ça m’a vraiment réveillée. Maintenant, je me sens plus vivante, et je profite vraiment de la vie, alors qu’avant, je ne faisais qu’exister », explique-t-elle. « Participer à cet essai a été une expérience vraiment positive, et l’équipe a été merveilleuse. Je suis tellement contente d’avoir été sélectionnée, et je suis contente que ça pourra aider d’autres patients. »
Le coût de la conservation du sang pour ceux qui en ont le plus besoin
La chirurgie du foie est considérée comme une intervention majeure. Le risque de saignement important est plus élevé que la moyenne, et une des conséquences est la nécessité d’une transfusion sanguine pendant l’opération pour aider le patient à rester en vie, à se rétablir et à prospérer.
« Les transfusions sanguines peuvent sauver des vies, mais si vous n’en avez pas besoin pour sauver votre vie, il vaut mieux l’éviter », explique le Dr Dean Fergusson, auteur principal de l’étude et directeur scientifique adjoint, Recherche clinique, à L’Hôpital d’Ottawa.
Rencontrer le Dr Dean Fergusson
« Les hôpitaux ne disposent pas de quantités de sang illimitées – c’est en fait une ressource très précieuse . »
— Dr Guillaume Martel
Une transfusion sanguine au Canada coûte environ 500 $, principalement en ressources humaines. Les poches de sang et les tubes utilisés pour la phlébotomie hypovolémique coûtent moins de 30 $. Comme le fait remarquer le Dr Martel, « Les hôpitaux ne disposent pas de quantités de sang illimitées – c’est en fait une ressource très précieuse ».
Il souligne aussi que la collecte de sang donne lieu à une émission de carbone considérable. « On se procure le sang auprès des donneurs et des cliniques, puis on le transporte. Il doit ensuite être traité et fractionné en composants dans une installation, puis entreposé. Tout cela mène à une empreinte carbone assez importante », ajoute le Dr Martel.
Qu’est-ce que cela signifie pour les patients?
Selon les données des banques de sang des hôpitaux et les dossiers médicaux des patients, 7,6 % des patients ayant subi une phlébotomie hypovolémique ont reçu des transfusions sanguines dans les 30 jours suivant la chirurgie, comparativement à 16,1 % des patients ayant reçu des soins habituels. La phlébotomie hypovolémique n’a pas causé plus de complications que les soins habituels.
« Avec cette technique, vos probabilités de nécessiter une transfusion sanguine diminuent de moitié, sans risque supplémentaire pour vous. Tout le monde y gagne. »
— Dr Guillaume Martel
Les chirurgiens affirment aussi que la technique a facilité la chirurgie parce qu’il y avait moins de sang obscurcissant les endroits qu’ils devaient couper.
Selon le Dr Martel, c’est un véritable second souffle pour les patients qui subissent une importante chirurgie hépatique. « Avec cette technique, vos probabilités de nécessiter une transfusion sanguine diminuent de moitié, sans risque supplémentaire pour vous. Tout le monde y gagne. »
L’objectif est maintenant de faire passer le mot et de sensibiliser les chirurgiens partout dans le monde. Les hôpitaux qui ont participé à l’essai, y compris L’Hôpital d’Ottawa, ont mis en œuvre la technique comme norme de soins, et on croit que d’autres hôpitaux à l’échelle mondiale commenceront à l’adopter lorsqu’ils découvriront les résultats transformationnels.