Parallèlement au développement de leur entreprise, Myers et la famille Mews construisent des communautés.
Vous n’avez pas besoin d’aller plus loin que votre propre rue, peut-être même votre propre allée, pour trouver un lien dans cette ville avec Myers Automotive Group. Après tout, cela fait près d’un siècle qu’ils placent les gens dans le siège du conducteur. Mais, comme l’atteste leur site web, ils sont bien plus que cela – les membres de leur équipe sont nos amis et nos voisins, et l’entreprise fait partie intégrante de notre communauté.
« Sans le soutien de la communauté, nous ne serions pas là où nous sommes aujourd’hui »
— Harry Mews
Si Gordon Myers a fondé l’entreprise en 1942, c’est Hank Mews qui l’a reprise en 1972, développant l’entreprise tout en contribuant, avec sa famille, à la construction de cette communauté.
« Notre père a estimé que c’était ici qu’ils avaient élu domicile et développé leur entreprise. Et sans le soutien de la communauté, nous ne serions pas là où nous sommes aujourd’hui », déclare Harry Mews, qui dirige aujourd’hui l’entreprise avec son frère Rob Mews. Ils ont été à l’origine de la croissance de l’entreprise et s’apprêtent à ouvrir leur 17e concession au printemps.
L’histoire des Mews a des racines à la fois riches en histoire et en philanthropie. Elle commence par un tir en course mal exécuté sur un terrain de basket-ball à Terre-Neuve, lorsque le jeune Hank Mews tombe sur les genoux d’une admiratrice qu’il se promet d’épouser. Et il l’a fait. Phyllis et Hank célébreront 61 ans de vie commune, jusqu’au décès de Hank en 2022. Ils ont élu domicile à Ottawa et, ensemble, ils ont bâti une entreprise prospère et une famille aussi dévouée à cette communauté que possible.
« Toutes les entreprises dépendent de la communauté pour leur succès. Et ce n’est qu’un moyen de rendre la pareille. »
— Rob Mews
Rob dit que c’est un honneur pour eux de faire des dons.
« Je pense qu’il est important pour toutes les entreprises d’aider autant qu’elles le peuvent, que ce soit en donnant de l’argent ou du temps. Vous savez, toutes les entreprises dépendent de la communauté pour leur succès. Et ce n’est qu’un moyen de rendre la pareille. »
Cette générosité n’est pas passée inaperçue. En fait, Myers Automotive Group a récemment été récompensé lors de la cérémonie de remise des prix de l’AFP 2023 pour son action philanthropique exceptionnelle. Cela ne surprendra pas les milliers d’athlètes qui ont arboré le logo Myers, ni les banques alimentaires et les centres communautaires qui ont bénéficié de la générosité de la famille Mews. Cette famille est véritablement une force motrice dans notre communauté.
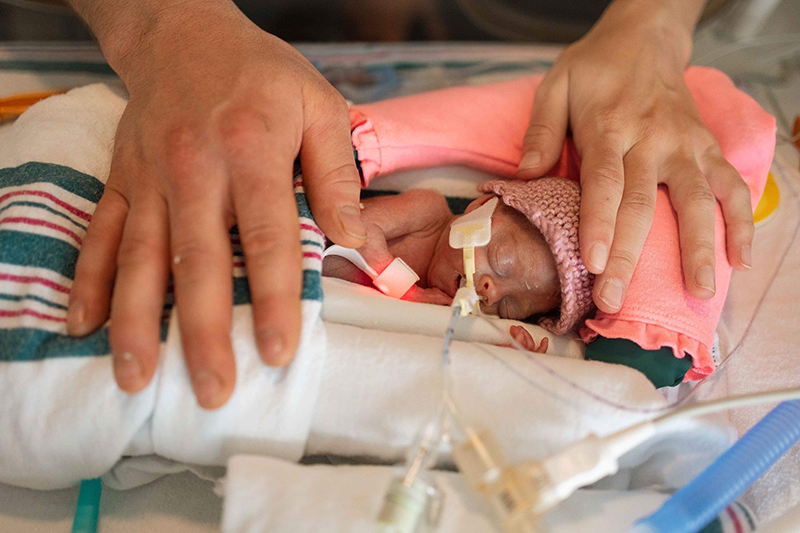
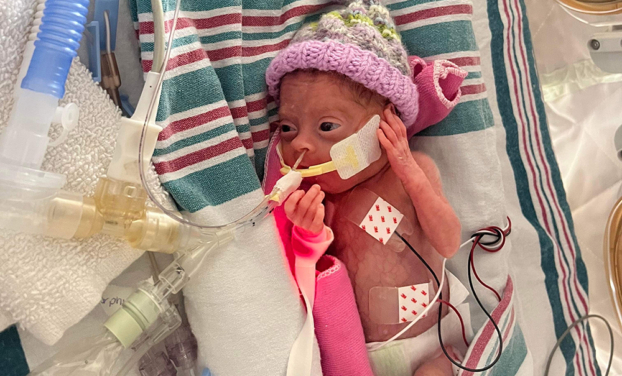
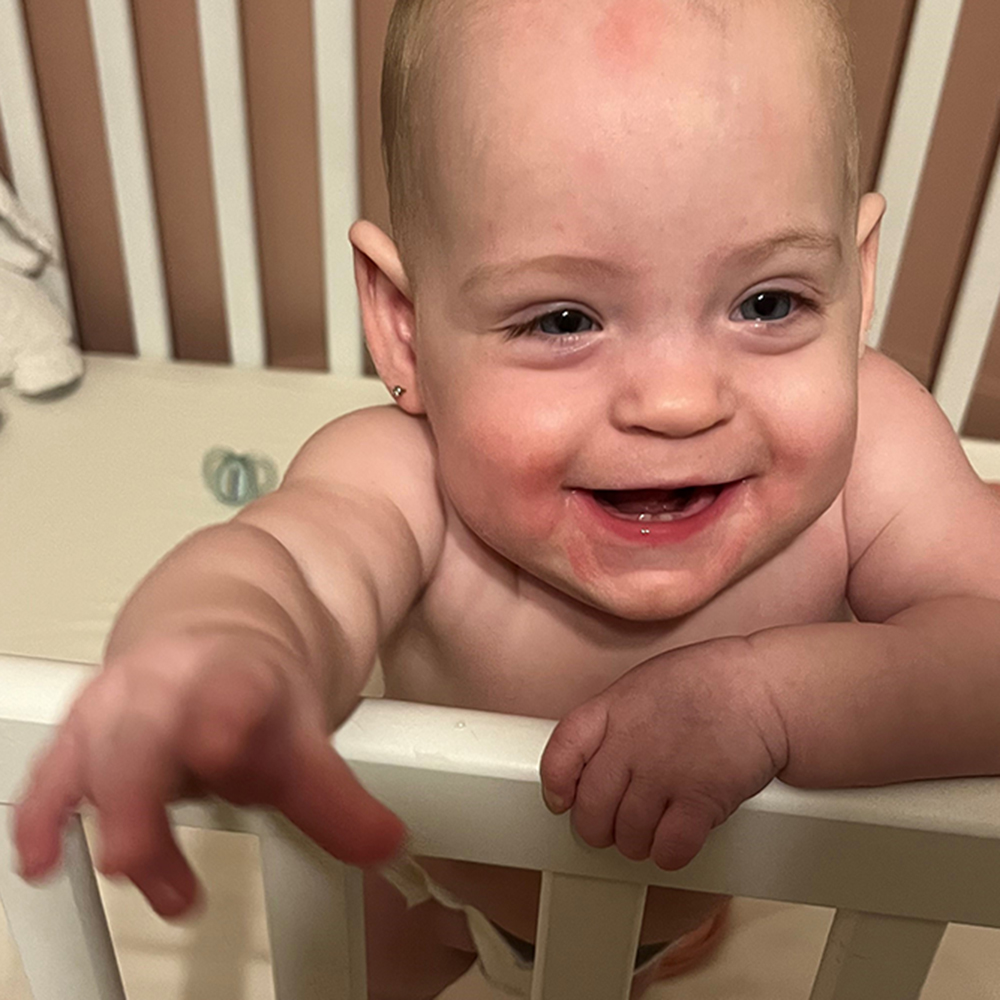
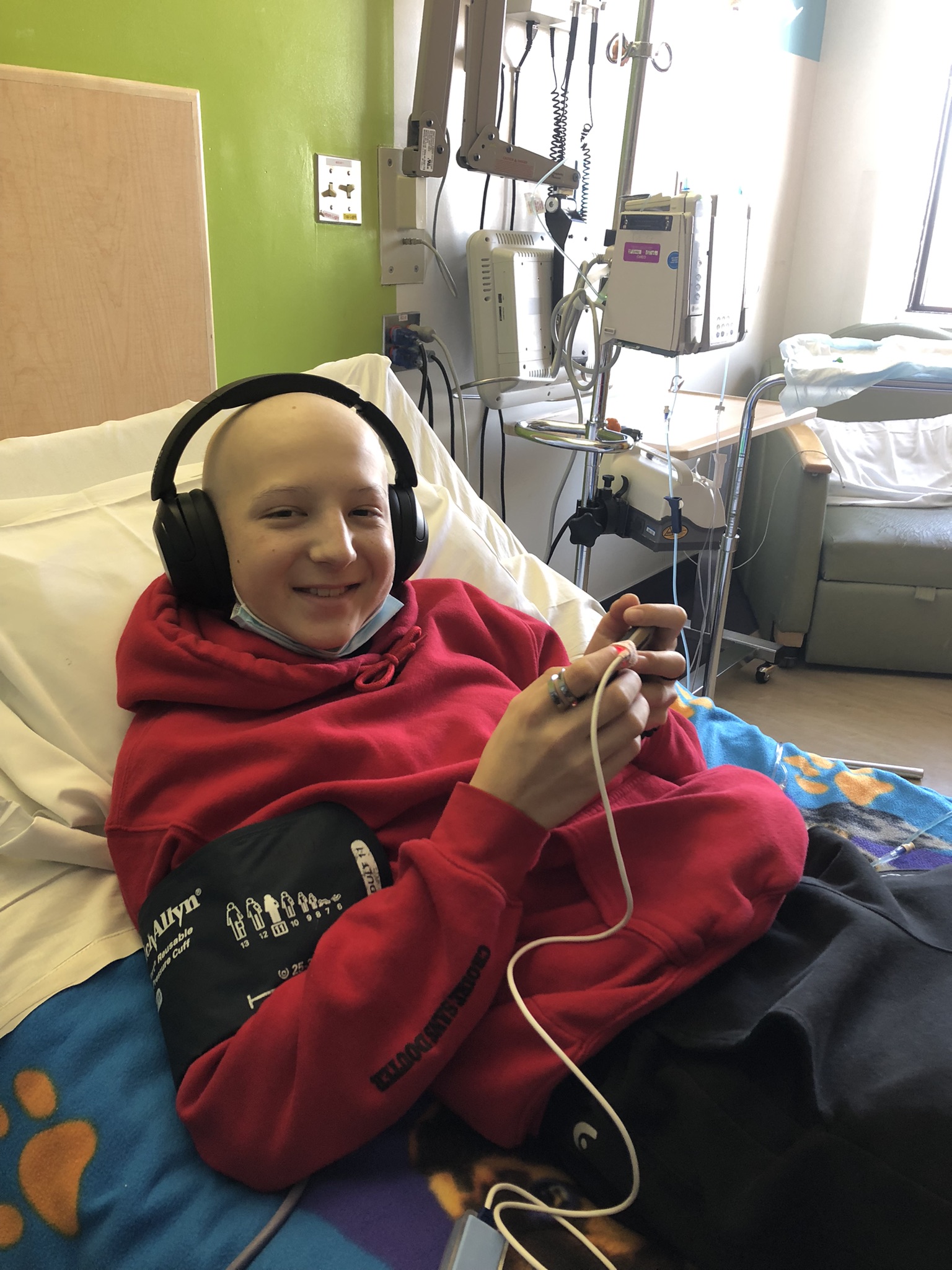
Mais nulle part leur mission n’a été plus orientée et leur engagement plus profond que dans le domaine des soins de santé. En 2015, l’Hôpital Queensway-Carleton a reçu 1 M$ du Myers Automotive Group pour la construction de l’Unité de soins aigus aux personnes âgées. En 2022, cinq ans après l’opération de remplacement valvulaire de Hank Mews, l’Institut de cardiologie de l’Université d’Ottawa a reçu 1 M$ du Myers Automotive Group. Et maintenant, L’Hôpital d’Ottawa a reçu 2,5 M$ pour la campagne Créons des lendemains. Il s’agit du plus important don philanthropique de l’entreprise à ce jour.
« En fin de compte, si la communauté ne peut pas soutenir un projet comme celui-ci, nous ne l’aurons pas. »
— Harry Mews
« Nous avons estimé qu’il était important de soutenir cet effort parce que la santé est essentielle. Nous l’avons constaté directement dans notre famille », déclare Harry Mews. « Nos hôpitaux, notre système de santé, nous sommes tellement chanceux d’avoir le système que nous avons au Canada, et il est important que tout le monde le reconnaisse. En fin de compte, si la communauté ne peut pas soutenir un projet comme celui-ci, nous ne l’aurons pas. »
Les frères Mews – et l’ensemble du groupe Myers – sont fiers de soutenir la communauté qui les a soutenus au fil des décennies. Si Hank Mews n’a peut-être pas perfectionné son tir en course au basket-ball, il est clair qu’il a réussi à inculquer de précieuses leçons de vie à ses proches : qu’il s’agisse d’un million de dollars ou de quelques dollars, l’acte de donner en permanence est ce qui permettra à notre communauté d’aller de l’avant.