Publié : octobre 2025
Temps de lecture : 3 min
Publié : octobre 2025
Temps de lecture : 3 min
Au moment d’amorcer sa carrière en enseignement, c’est en quête d’une expérience de vie dans une grande ville que Danika Fleury a décidé de déménager à Ottawa. Elle était loin de se douter qu’à ce moment décisif de sa vie de jeune adulte, elle aurait bientôt besoin de recevoir des soins médicaux complexes afin de traiter un cancer du sein à un stade précoce et de soulager chirurgicalement une endométriose. Pourtant, quand Danika a eu besoin de soins spécialisés et de réponses, L’Hôpital d’Ottawa était prêt à l’accueillir.
Avant de s’installer à Ottawa en 2014, cette enseignante de l’école primaire publique Broadview avait grandi à Sudbury, en Ontario. Après son arrivée dans la région, elle découvre qu’elle se plaît beaucoup dans la capitale nationale, dont elle adore explorer les espaces verts, les pistes cyclables et les nombreux festivals.
À la fin de l’été 2021, Danika et son fiancé prévoient se marier en Colombie-Britannique. Auparavant, elle avait remarqué qu’une masse dans son sein semblait grossir. « J’ai toujours eu des bosses dans les seins. De temps en temps, je devais passer une échographie, mais je n’avais jamais eu à m’inquiéter. Cette fois-là, la masse était plus grosse et semblait grossir », explique Danika.
Découverte d’une masse en croissance
Son médecin a suggéré qu’elle passe une échographie. Néanmoins, Danika et son fiancé sont allés de l’avant avec leur projet de mariage, qu’ils ont célébré lors d’une belle cérémonie. « C’était comme un conte de fées. Au cours de ce voyage extraordinaire, je me souviens avoir songé : “Et si j’avais un cancer?”. Je chassais ensuite cette pensée en me disant que j’étais jeune et en bonne santé. Cela n’arrive pas aux personnes jeunes. »
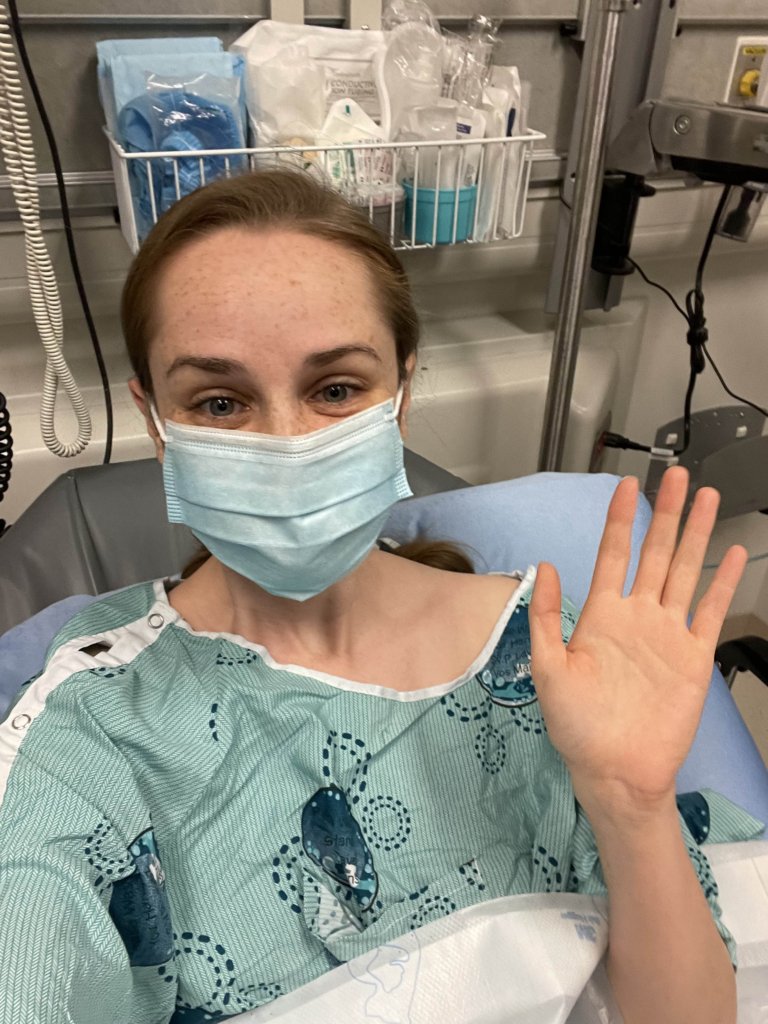
À son retour dans la région et dans sa salle de classe, l’automne était bien amorcé quand Danika a finalement pris rendez-vous pour l’échographie. Quelques heures après le test, elle a reçu un appel pour programmer une biopsie. « Immédiatement, mon cœur a sombré. »
« J’étais bouleversée. Malgré les inquiétudes qui m’avaient habitée, je ne pensais vraiment pas que cela allait se produire. Je n’avais que 30 ans. C’est à ce moment-là que tout a changé pour moi. »
— Danika Fleury
Et c’est au début de la nouvelle année que Danika a reçu une nouvelle qu’elle ne pensait jamais entendre : elle était atteinte d’un cancer du sein. Le jour de la biopsie, notre équipe spécialisée avait procédé à une échographie et découvert une petite masse cachée qui s’est révélée cancéreuse. La bosse initialement examinée était bénigne. « J’étais bouleversée. Malgré les inquiétudes qui m’avaient habitée, je ne pensais vraiment pas que cela allait se produire. Je n’avais que 30 ans. C’est à ce moment-là que tout a changé pour moi. »
À la suite du diagnostic, Danika a été orientée vers le Centre de santé du sein Rose Ages de L’Hôpital d’Ottawa au Campus Général, où elle a rencontré la Dre Lisa Findlay-Shirras, chirurgienne.
Heureusement pour Danika, son cancer du sein avait été diagnostiqué à un stade précoce. Mais compte tenu de son jeune âge, l’équipe de soins devait se pencher sur d’autres aspects.
« Elle a subi des tests génétiques, comme un grand nombre de nos jeunes patientes. Heureusement, les résultats étaient négatifs, explique la Dre Findlay-Shirras. Nous avons retiré la tumeur, et Danika a opté pour une mastectomie avec reconstruction mammaire, afin d’éviter la radiothérapie. C’est souvent ce que choisissent nos jeunes patientes. »

Du soutien pour les jeunes femmes faisant face au cancer et à des défis de fertilité
Nouvellement mariée et prête à fonder une famille, Danika vivait difficilement cette situation. En raison de son diagnostic de cancer du sein, elle a dû cesser de prendre la pilule contraceptive, car les hormones qu’elle contient peuvent augmenter le risque de récidive. C’est alors que des symptômes d’endométriose sont réapparus. « J’avais des règles douloureuses et des kystes ovariens depuis mon plus jeune âge. Dans ma vingtaine, de fortes douleurs pelviennes avaient amené mon gynécologue à soupçonner une endométriose, et j’avais commencé à suivre une contraception continue pour supprimer mes symptômes, explique Danika. Lorsque j’ai arrêté de prendre les contraceptifs, l’endométriose a refait surface et mes symptômes sont devenus invalidants. Cela a déclenché une nouvelle vague de consultations, d’examens et, finalement, une nouvelle intervention chirurgicale. »
Qu’est-ce que l’endométriose?
Le Dr Sony Singh, chirurgien et chef du Département d’obstétrique, de gynécologie et de soins aux nouveau-nés de L’Hôpital d’Ottawa, défend depuis des années les intérêts des personnes atteintes d’endométriose. Il s’agit d’une maladie chronique dans laquelle des tissus, comme la muqueuse utérine, se développent à l’extérieur de l’utérus, dans la région pelvienne. L’endométriose se manifeste souvent par des règles douloureuses. Les patientes qui en sont atteintes prennent la pilule contraceptive ou d’autres médicaments hormonaux. Bien que ces médicaments puissent réduire la douleur, ils n’arrêtent pas la progression de la maladie.
« On dit souvent aux femmes que leur douleur est normale et qu’elles doivent s’en accommoder. Il y a encore beaucoup d’incompréhension et de confusion au sujet de la maladie », déclare le Dr Singh.
Rencontrez le Dr Sony Singh
Il est important de reconnaître que toutes les femmes ne veulent pas prendre des hormones; de plus, certaines ne peuvent tout simplement pas suivre un tel traitement, comme Danika après son diagnostic de cancer du sein. Dans ces cas-là, l’équipe du Centre de santé pour les femmes Shirley-E.-Greenberg doit envisager des solutions de rechange, comme des traitements non hormonaux ou une intervention chirurgicale. La chirurgie, dans les cas complexes, sera pratiquée par une équipe interdisciplinaire dotée d’une expertise de pointe. « L’expertise de L’Hôpital d’Ottawa en matière d’endométriose est reconnue à l’échelle nationale », précise le Dr Singh.
L’endométriose de Danika a certainement marqué l’imaginaire du Dr Singh et de son équipe. « La maladie de Danika figure parmi les cas les plus complexes que notre hôpital et moi-même ayons jamais traités. »
Tout savoir sur l’endométriose
Planification d’une chirurgie complexe de traitement de l’endométriose
Ce que beaucoup de gens ignorent, c’est que l’endométriose ne se limite pas à la région pelvienne. Elle peut envahir d’autres organes, comme l’intestin, la vessie, l’uretère et les reins. Dans le cas de Danika, le Dr Singh attribue à la Dre Kelly Harper, radiodiagnosticienne spécialisée, le mérite d’avoir déterminé que l’endométriose de Danika avait envahi les nerfs pelviens, qui soutiennent la fonction musculaire et la capacité de marcher et de se déplacer, grâce à des examens d’imagerie de pointe.
«L’application de l’imagerie radiologique avancée pour le traitement de l’endométriose est un domaine dans lequel nous sommes désormais bien connus »
— Dr Sony Singh
« Pour la première fois à L’Hôpital d’Ottawa, nous avons une experte capable de me dire que le cancer envahit les nerfs pelviens. C’est une étape extraordinaire pour nous et nos patientes. L’application de l’imagerie radiologique avancée pour le traitement de l’endométriose est un domaine dans lequel nous sommes désormais bien connus », déclare le Dr Singh.
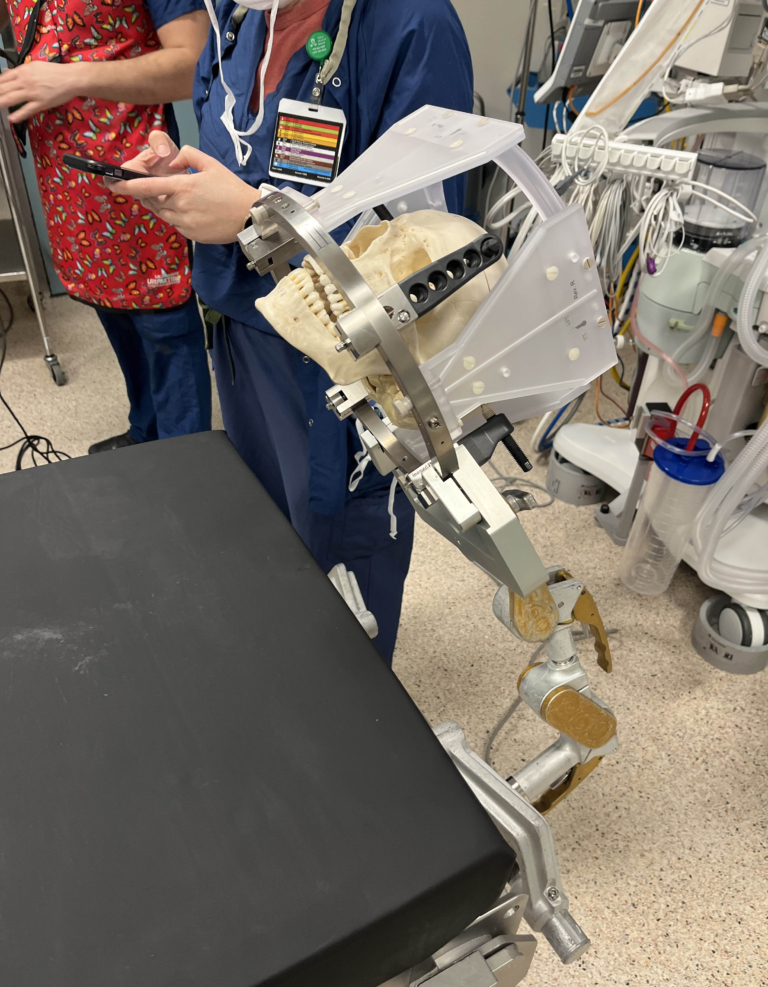
Non seulement l’équipe a-t-elle pu découvrir ce qui causait les douleurs de Danika, mais elle a fait appel aux services d’un programme de recherche en réalité virtuelle (RV) mené par Realize Medical, une jeune entreprise qui collabore avec les équipes de l’Hôpital et a créé un modèle du bassin de la jeune patiente. Le modèle a permis à cette dernière de mieux comprendre les symptômes de sa maladie, en plus d’aider l’équipe de soins à se préparer à l’intervention chirurgicale.
« Tous ces éléments réunis permettent à ces personnes de bénéficier de soins à proximité de leur domicile. Sans ces services, ces patientes devraient se rendre à l’étranger pour obtenir les soins », ajoute le Dr Singh.
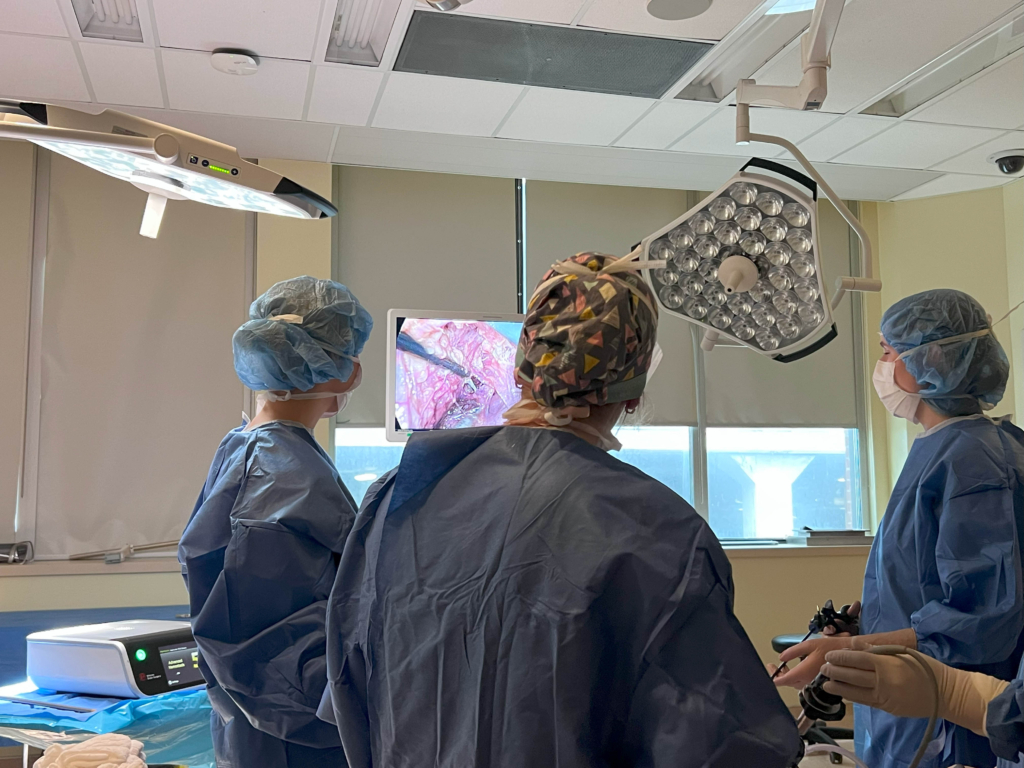
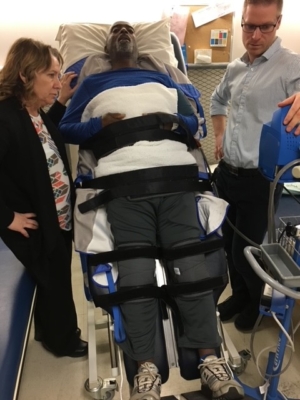
« Il s’agit d’une neurochirurgie pelvienne complexe. Nous faisons appel à une préparation de haut niveau pour les problèmes complexes touchant à la santé des femmes. À l’échelle mondiale, seulement quelques institutions offrent de tels services. »
— Dr Sony Singh
C’est au Centre de compétences et de simulation de l’Université d’Ottawa, au Campus Civic, que le Dr Singh a réuni son équipe avant l’opération de Danika. Le Dr Singh explique que, grâce au modèle de RV, ils ont pu simuler la chirurgie et comprendre exactement ce qui se passerait dans la salle d’opération. « Il s’agit d’une neurochirurgie pelvienne complexe. Nous faisons appel à une préparation de haut niveau pour les problèmes complexes touchant à la santé des femmes. À l’échelle mondiale, seulement quelques institutions offrent de tels services. »
« Toutes les personnes avec qui j’ai eu des interactions pendant mes soins ont été adorables, chaleureuses et gentilles. Elles ont été très respectueuses de ma personne et de mes souhaits et ont vraiment pris le temps de comprendre ce qui était important pour moi. »
— Danika Fleury
Depuis l’intervention chirurgicale de début septembre 2025, Danika continue d’être suivie par deux équipes spécialisées de L’Hôpital d’Ottawa. « Je guéris bien et je ressens déjà un grand soulagement. Je ne saurais remercier suffisamment le Dr Singh et son équipe pour les soins qu’ils m’ont prodigués, leur expertise et l’utilisation de technologies de pointe dans la gestion de mon opération complexe. Ils ont préservé ma mobilité, rétabli mon bien-être général et ma santé reproductive et, surtout, ils m’ont donné de l’espoir. Grâce à eux, j’ai recommencé à vivre pleinement ma vie. »
Jamais Danika n’aurait pensé devoir recevoir ce type de soins médicaux intensifs à son âge. Elle est reconnaissante envers chaque professionnel de la santé qui l’a accompagnée pendant son cheminement.
« Toutes les personnes avec qui j’ai eu des interactions pendant mes soins ont été adorables, chaleureuses et gentilles. Elles ont été très respectueuses de ma personne et de mes souhaits et ont vraiment pris le temps de comprendre ce qui était important pour moi. »
Le Dr Singh, quant à lui, continuera de militer pour que davantage de personnes comprennent qu’elles n’ont pas à souffrir et qu’il y a de l’espoir. « Le Centre de santé pour les femmes Shirley-E.-Greenberg est un centre d’excellence pour le traitement de l’endométriose. Nous avons embauché une infirmière responsable du triage. Elle examine toutes les demandes de consultation des médecins de famille. Plus les gens seront informés de nos services, plus nous pourrons aider ces femmes qui souffrent depuis trop longtemps. »