VAINCRE LE CANCER UN PAS À LA FOIS
Des années après avoir perdu son père à cause du cancer, Robert Nsengiyumva est confronté à son propre diagnostic.

Publié : février 2024
À l’âge de 24 ans, Robert Nsengiyumva a perdu son père, emporté par un cancer du foie. Ce fut une période dévastatrice pour ce jeune homme et sa famille. Il était loin de se douter que 25 ans plus tard, il serait lui-même confronté à un diagnostic de cancer – un cancer de l’estomac de stade IV.
Après la mort de son père, Robert a assumé le rôle de figure paternelle pour ses quatre jeunes frères et sœurs – deux sœurs et deux frères. Alors que sa mère travaillait pour subvenir aux besoins de la famille, il s’est également engagé à s’occuper de sa famille et à la soutenir financièrement.
Dans les années qui ont suivi, le cancer n’a pas été étranger à la famille de Robert – plusieurs autres membres ont également été confrontés à un diagnostic de cancer. Puis, en 2021, il a reçu lui aussi un diagnostic dévastateur après avoir perdu du poids et ressenti des douleurs abdominales, ainsi que des nausées et des vomissements. « J’avais 50 ans. J’étais une personne active, et ce fut donc une période très difficile pour moi », explique Robert.
L’acceptation de la nouvelle a également été difficile pour ses proches, comme sa femme et son cercle d’amis. « Je ne mentirai pas, j’ai eu l’impression qu’une bombe était tombée, c’était si choquant. Lorsque j’ai décidé de raconter ce qui se passait à quelques amis, ils ne m’ont d’abord pas cru. Ils pensaient qu’il s’agissait d’une blague, puis ils ont réalisé que c’était vrai », explique Robert.
Comprendre un diagnostic de cancer de l’estomac
Le cancer de l’estomac – également connu sous le nom de cancer gastrique – est une prolifération de cellules qui se développe dans l’estomac. Bien qu’il commence souvent dans la muqueuse, il peut se développer n’importe où dans l’estomac. Heureusement, l’incidence de ce type de cancer a diminué, mais il reste l’un des cancers les plus répandus dans le monde.

Selon la Société canadienne du cancer, la plupart des cancers de l’estomac sont découverts lorsque la maladie est avancée et qu’une rémission est peu probable. Lorsqu’il se propage au-delà de la paroi de l’estomac ou dans d’autres parties du corps, il est plus difficile à guérir.
Au Canada, le taux de survie à 5 ans pour le cancer de l’estomac est de 29 %.
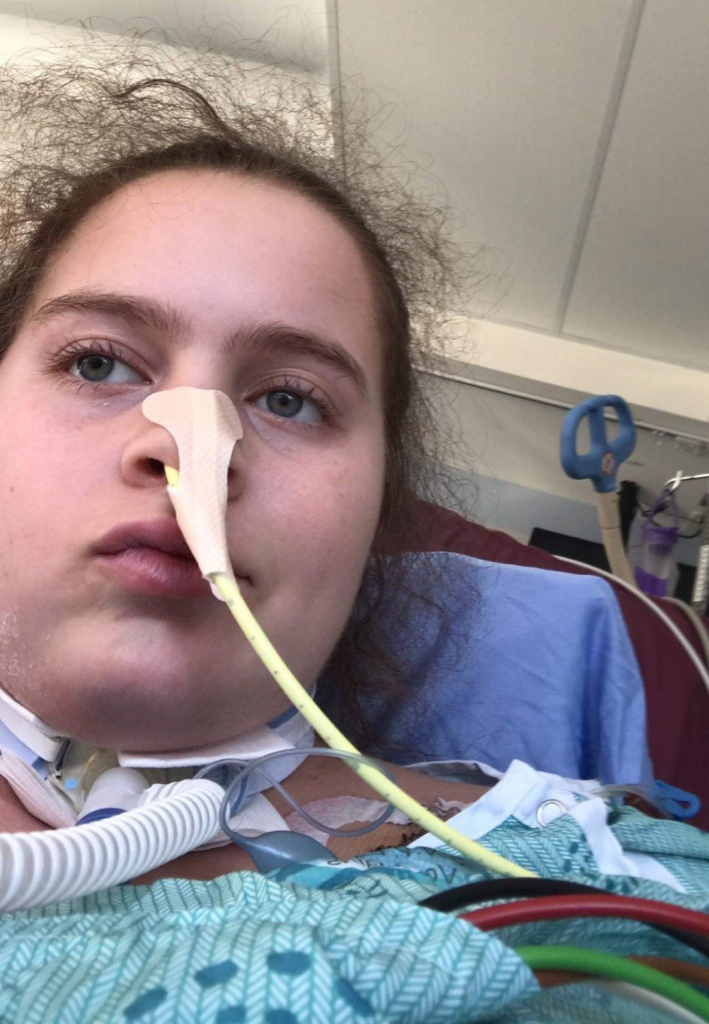
Étant donné le stade du cancer de Robert, le traitement a commencé immédiatement. L’équipe médicale de L’Hôpital d’Ottawa, composée du Dr Dominick Bossé, oncologue médical, et de la Dre Carolyn Nessim, oncologue chirurgicale, avait déjà un plan. Le premier plan d’action consistait en quatre traitements de chimiothérapie. Ceux-ci ont commencé le 18 octobre 2021 et le dernier traitement a eu lieu à la fin du mois de novembre. L’étape suivante était la chirurgie.
Début janvier 2022, Robert a été opéré de l’estomac, sous la direction du Dr Nessim. « C’était une période d’isolement. J’ai dû vivre entre quatre murs à cause de la pandémie. Je devais faire attention à ne pas attraper la COVID », raconte-t-il.
Après une opération réussie, Robert a bénéficié d’un temps de récupération avant de reprendre les traitements de chimiothérapie. À la fin du mois d’avril, ses traitements étaient terminés et considérés comme un succès.
« La première série de traitements de chimiothérapie a été très difficile; j’ai beaucoup souffert, mais les quatre dernières ont été beaucoup plus faciles. Une fois les traitements terminés, j’ai commencé à m’améliorer et à me sentir mieux », explique Robert.
Donateur par reconnaissance
En juillet 2022, Robert a repris le travail à temps partiel. « En août, j’ai retrouvé mon poste de technicien en mécanique du bâtiment dans la fonction publique, à temps plein. C’est quelque chose que je n’aurais jamais cru possible lorsque j’ai reçu mon diagnostic », déclare Robert.
« Je voulais soutenir ceux qui, comme moi, étaient confrontés au cancer. C’est pourquoi il m’a été facile de devenir un donateur de L’Hôpital d’Ottawa . »
— Robert Nsengiyumva
Aujourd’hui, il ne montre aucun signe de récidive et Robert profite au maximum de chaque jour.

Il est également très reconnaissant envers l’équipe d’experts médicaux qui étaient prêts à s’occuper de lui lorsqu’il en avait le plus besoin. En fait, il a toujours voulu rendre la pareille d’une manière ou d’une autre. « Je voulais soutenir ceux qui, comme moi, étaient confrontés au cancer. C’est pourquoi il m’a été facile de devenir un donateur de L’Hôpital d’Ottawa », explique Robert.
Il s’agit d’un don mensuel qui lui permet de remercier régulièrement ceux qui l’ont aidé à vivre plus longtemps. « C’est ma façon de remercier tous ceux qui ont pris soin de moi. Le personnel, y compris les médecins et les infirmières du Centre de cancérologie de L’Hôpital d’Ottawa, qui m’ont soigné pendant ma maladie. Je ne sais pas comment les remercier suffisamment, alors j’ai décidé d’envoyer mon don tous les mois, et cela me fait du bien. »
Fièrement affilié à l’Université d’Ottawa, L’Hôpital d’Ottawa est un centre de recherche et de santé universitaire de premier plan.