Publié : mars 2026
Temps de lecture : 3 min
Publié : mars 2026
Temps de lecture : 3 min
Les maladies rénales sont souvent discrètes à leurs débuts, endommageant silencieusement l’organisme bien avant l’apparition des premiers symptômes. Lorsque les tests traditionnels parviennent enfin à révéler la maladie, les reins présentent déjà des lésions irréversibles. Environ une personne sur dix vit avec une maladie du rein. Mais beaucoup ignorent qu’elles en sont atteintes.
Dylan Burger, Ph. D., est scientifique principal à L’Hôpital d’Ottawa et s’emploie à renverser cette situation. Grâce à une subvention de démarrage ELEVATE, son équipe et lui mettent au point des moyens de détecter le stress rénal dès qu’il survient de même que des solutions pour protéger les reins avant que des dommages irréversibles n’apparaissent.
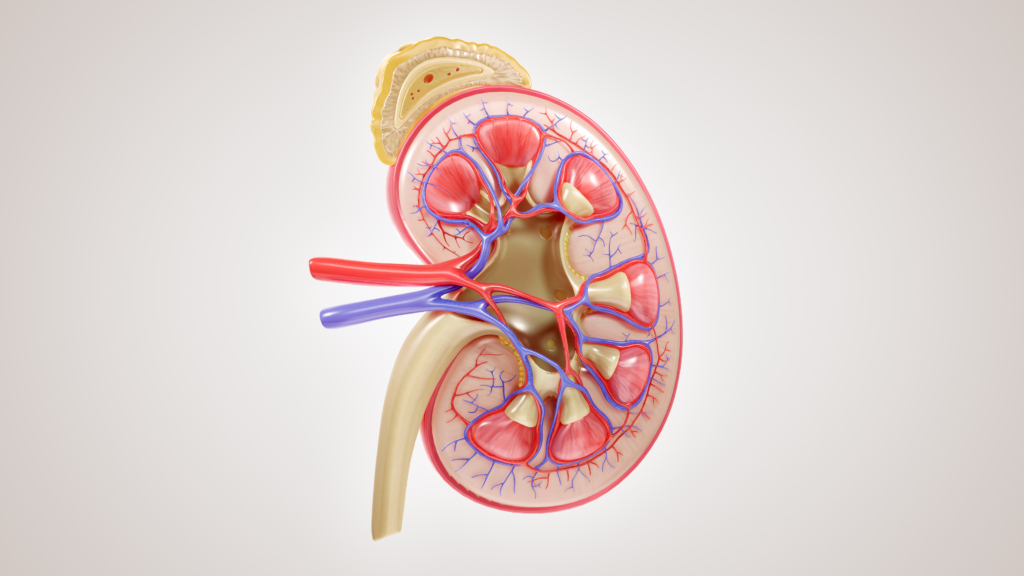
L’importance des reins
Les reins font bien plus que filtrer les déchets. À chaque instant, ils jouent un rôle dans la régulation de la tension artérielle, dans l’équilibre des liquides et des électrolytes, dans la production des hormones qui favorisent la production des globules rouges et dans le maintien de la santé des os et des muscles.
Lorsque les reins fonctionnent moins bien, des effets se font sentir dans tout le corps, souvent avant même qu’un diagnostic ne soit posé. Une augmentation de la tension artérielle, une anémie, de la fatigue, une faiblesse musculaire, des carences en calcium et en vitamine D, ainsi qu’une accumulation de liquide sont tous des signes pouvant révéler des problèmes touchant les reins. Au fil du temps, la diminution de la fonction rénale peut également contribuer à accroître le risque de fractures osseuses et de maladies cardiaques.
Les maladies du rein ne surviennent pas d’un seul coup. En général, elles se développent graduellement, débutant par un stress cellulaire subtil avant d’évoluer vers une maladie chronique si elles ne sont pas traitées. Dans les cas graves, elles peuvent entraîner une insuffisance rénale. Les personnes en insuffisance rénale ont besoin d’une dialyse régulière ou d’une greffe de rein pour survivre.
« En obtenant plus rapidement des informations sur ce qui se passe, nous avons plus d’options à notre disposition, affirme Dylan Burger. Et cet éventail d’options peut conduire à un avenir très différent pour nos patients. »
De minuscules messagers offrant un gros potentiel
Les vésicules extracellulaires se trouvent au cœur de la recherche de Dylan Burger. Ces minuscules particules, produites par les cellules des reins, se retrouvent dans l’urine et agissent comme de véritables messagers biologiques. Elles donnent de l’information en temps réel sur la santé des cellules rénales.
« En cas de stress ou de lésions, les cellules rénales libèrent des vésicules particulières, explique-t-il. En étudiant ces signaux, nous pouvons mieux comprendre l’état des reins bien avant que les tests traditionnels ne révèlent un problème. »
Son équipe a découvert que lorsque certaines cellules rénales appelées podocytes sont endommagées, elles libèrent des vésicules de taille et de caractéristiques distinctes. Ces vésicules sont des signaux d’alerte précoce, car elles révèlent la présence d’une lésion rénale à un stade où les dommages sont peut-être encore réversibles.
Si certaines vésicules signalent une lésion, d’autres peuvent jouer un rôle protecteur. « Les cellules libèrent également des vésicules bénéfiques qui favorisent la régénération et la santé des cellules avoisinantes », souligne Dylan Burger. Il précise que son équipe cherche également des moyens de tirer parti de ces cellules bénéfiques pour réparer les reins et les protéger contre d’autres lésions.
Rencontrez Dylan Burger, Ph. D.
Du laboratoire au chevet du patient
En général, une maladie du rein bouleverse complètement la vie de la personne atteinte. La dialyse peut nécessiter plusieurs heures de traitement plusieurs fois par semaine, voire tous les jours. La possibilité de recevoir une greffe de rein dépend du moment, de l’état de santé général et de la disponibilité des organes. C’est pourquoi les travaux de recherche de Dylan Burger sont si importants.

De telles recherches pourraient modifier les contrecoups d’un diagnostic de maladie du rein chez des patients comme Mauro Burri. La maladie rénale n’a pas seulement influencé la santé de Mauro, elle a façonné toute sa vie. Diagnostiqué il y a plus de 51 ans, Mauro vit avec une maladie rénale depuis l’âge de cinq ans. Une maladie rénale peut avoir diverses causes. À l’époque, les médecins n’étaient pas parvenus à déterminer ce qui avait causé celle de Mauro.
« Nous espérons que des recherches comme celles-ci pourront changer la suite des choses pour les patients, afin qu’une maladie du rein ne définisse plus la vie d’une personne. »
— Mauro Burri
Au fil des décennies, la vie de Mauro a été marquée par les traitements, des années de dialyse, notamment la dialyse péritonéale et l’hémodialyse, ainsi qu’un mélange particulier d’espoir et d’incertitude entourant ses expériences de transplantation rénale. « Même une greffe réussie n’est pas un remède », explique Mauro.
Il se souvient des longues heures passées branché à des machines de dialyse. Il se souvient aussi de l’incertitude dans l’attente d’un donneur compatible. Aujourd’hui, Mauro vit avec le rein qu’il a reçu lors de sa troisième greffe; cela rappelle la résilience dont doivent faire preuve les patients et les défis auxquels ils sont continuellement confrontés, tant sur le plan physique que mental. Le parcours de Mauro illustre bien le chemin long et imprévisible que parcourent de nombreux patients atteints d’une maladie du rein.
C’est là que les recherches de Dylan Burger sont révolutionnaires. En plus d’aider des patients comme Mauro à échapper à des années de dialyse et de leur offrir une meilleure qualité de vie, les travaux de Dylan Burger pourraient contribuer à retarder, voire à éviter la greffe rénale.
Changer le cours des choses pour la prochaine génération de patients
Mauro vit avec une maladie rénale depuis plus d’un demi-siècle. Les répercussions possibles de la recherche sont considérables pour quelqu’un comme lui. « Nous espérons que des recherches comme celles-ci pourront changer la suite des choses pour les patients, afin qu’une maladie du rein ne définisse plus la vie d’une personne », dit-il.
« C’est gratifiant de pouvoir redonner en appuyant des recherches susceptibles de changer les perspectives pour la prochaine génération de patients atteints d’une maladie du rein. »
— Mauro Burri

Afin d’appuyer des travaux comme ceux de Dylan Burger, Mauro a participé activement à des initiatives de collecte de fonds pour la recherche sur les maladies du rein, par exemple, la soirée italienne La Serata de la Fondation canadienne du rein. Cette activité contribue à recueillir des fonds pour le Centre de recherche sur les maladies du rein de L’Hôpital d’Ottawa (page en anglais seulement) et à le faire connaître dans la population. Mis en place en 2000, le Centre de recherche sur les maladies du rein est le premier établissement de recherche voué exclusivement à la recherche sur les maladies du rein au Canada.
« C’est gratifiant de pouvoir redonner en appuyant des recherches susceptibles de changer les perspectives pour la prochaine génération de patients atteints d’une maladie du rein », déclare Mauro.
Une reconnaissance nationale pour des travaux avant-gardistes
Les travaux de Dylan Burger suscitent de l’intérêt partout au pays. Il est le plus récent lauréat du prix Dr John B. Dossetor pour la recherche de la Fondation canadienne du rein, l’un des plus prestigieux prix dans le domaine. Ce prix récompense l’excellence, le leadership et l’innovation qui font progresser l’avenir des soins rénaux.
Même s’il est extrêmement reconnaissant, Dylan Burger demeure concentré sur la suite. « Le véritable enjeu, dit-il, ce sont les retombées possibles de cette recherche pour les personnes touchées par une maladie rénale. »
Faire progresser les soins rénaux
Des projets de recherche novateurs sur les maladies du rein, comme celui de Dylan Burger, ont reçu un financement essentiel grâce aux subventions de démarrage ELEVATE de l’Institut de recherche de l’Hôpital d’Ottawa. Ces subventions sont financées en partie par les dons versés à La Fondation de l’Hôpital d’Ottawa. Elles aident les chercheurs à mettre à l’essai des idées audacieuses qui pourraient un jour améliorer la vie des patients, non seulement à Ottawa, mais partout dans le monde.
Le soutien des donateurs a également joué un rôle crucial dans l’avancement de la recherche sur les maladies du rein en aidant les scientifiques à repousser les limites, à former la prochaine génération de chercheurs et à transformer plus rapidement que jamais les découvertes du laboratoire en soins cliniques.
Pour Dylan Burger, ce soutien stimule la poursuite de son objectif : atténuer les conséquences d’un diagnostic de maladie rénale chez les patients. « Si nous parvenons à reconnaître plus tôt le stress rénal et à protéger les reins avant que les dommages ne soient permanents, nous pourrons offrir aux gens une bien meilleure qualité de vie. Cela changerait leur vie. »