Publé : novembre 2024
Ahurissant est le mot incontournable pour qualifier le rythme des progrès médicaux en immunothérapie – la thérapie qui consiste à exploiter les forces du système immunitaire d’un patient pour attaquer ses cellules cancéreuses. L’Hôpital d’Ottawa est, dans ce domaine, à la fine pointe de la recherche depuis la mise au point de nouvelles thérapies jusqu’aux essais cliniques. En fait, l’Hôpital héberge BioCanRx, le réseau national de recherche en immunothérapie, et a mis à l’essai un certain nombre d’immunothérapies uniques composées directement de cellules et de virus. Ces immunothérapies révolutionnaires, mises au point ici même, repoussent les limites de la médecine et transforment les soins aux patients.
« Contrairement aux traitements traditionnels comme la chimiothérapie, l’immunothérapie est adaptable au cancer du patient, ce qui peut mener à des améliorations susceptibles de durer des années, même après l’arrêt du traitement. »
— Dr Michael Ong
Contrairement aux traitements traditionnels comme la chimiothérapie, l’immunothérapie est adaptable au cancer du patient, ce qui peut mener à des améliorations susceptibles de durer des années, même après l’arrêt du traitement.
Le Dr Michael Ong, oncologue médical et chercheur clinicien à L’Hôpital d’Ottawa, estime rassurant de constater que le progrès incroyable est conjugué au succès à long terme de patients pendant sa carrière. « Le domaine de l’oncologie est propulsé par un ouragan d’essais cliniques. Tous les six mois, maintenant, nous essayons d’intégrer des données qui changent complètement la donne ou encore d’obtenir des données prometteuses. »
Le taux de survie au mélanome métastatique, par exemple, est passé de 20 % de survivants après un an à 50 % de survivants non seulement après 10 ans, mais aussi sans réapparition du cancer et sans traitement. C’est grâce à l’immunothérapie.
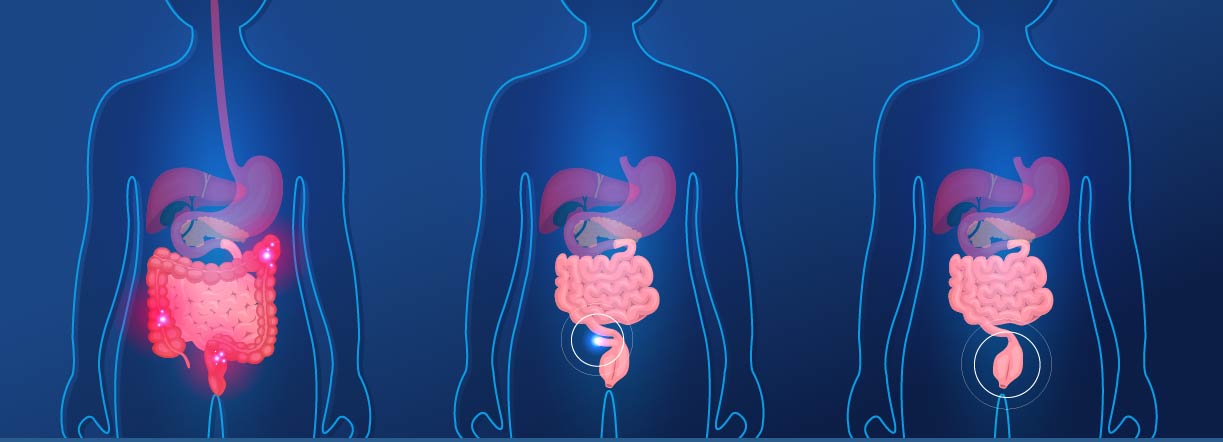
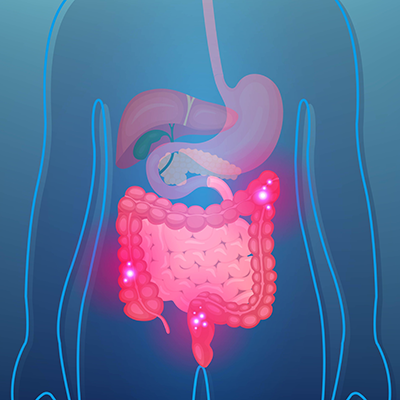
L’immunothérapie se révèle prometteuse contre le cancer de la vessie
Aujourd’hui, des experts comme le Dr Ong se demandent quels autres types de cancer sont traitables par immunothérapie et cherchent à en exploiter le plein potentiel. « Par le passé, nous avons retiré le mélanome par chirurgie chez les personnes qui présentaient un risque élevé, puis nous avons traité par immunothérapie. Or, il s’avère que l’immunothérapie fonctionne mieux avant la chirurgie, car nous parvenons à mieux entrainer le système immunitaire contre le cancer lorsqu’il y a davantage de cellules cancéreuses », explique le Dr Ong.
Cela signifie qu’il faut d’abord traiter par immunothérapie et envisager un avenir où la chirurgie pourrait un jour être inutile. La qualité de vie des patients s’en trouverait grandement améliorée.
Récemment, les résultats d’un essai clinique mené par le Dr Ong à L’Hôpital d’Ottawa dans le cadre d’un effort multinational ont été présentés lors d’une conférence à Barcelone, en Espagne. Dans le cadre de cet essai, une chimiothérapie et une immunothérapie ont été prescrites avant la chirurgie de patients atteints d’un cancer de la vessie. Le groupe ayant reçu une immunothérapie avant la chirurgie a présenté un taux de récidive du cancer plus faible et un taux de guérison plus élevé. L’immunothérapie préopératoire est désormais considérée comme une norme de soins.
« Il est palpitant d’avoir recruté des patients pour cet essai et d’avoir contribué à cet effort mondial qui a finalement amélioré la façon dont nous traitons les patients atteints d’un cancer de la vessie », ajoute le Dr Ong.
La prochaine génération d’essais pourrait permettre d’examiner la nécessité d’enlever la vessie du patient s’il réagit vraiment bien au traitement. « Tout le monde ne pourra pas se passer de la chirurgie, mais même si certains patients peuvent l’éviter, ce serait un progrès considérable. Nous parlons de taux de réponse complète au traitement préopératoire qui dépassent désormais 50 % dans le cas du cancer de la vessie, précise le Dr Ong. Ainsi, au moment de la chirurgie, nous ne voyons même plus de cellules cancéreuses. Il est donc légitime de se demander s’il est nécessaire d’enlever la vessie. »
Le fait que chaque cancer soit unique ajoute à la complexité de la maladie et de son traitement. La portée potentielle de l’immunothérapie, toutefois, est encore plus vaste.
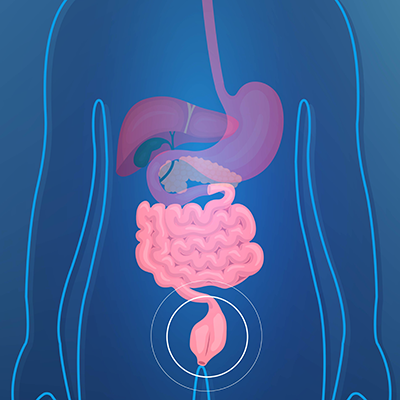
Qu’est-ce que le cancer de la prostate?
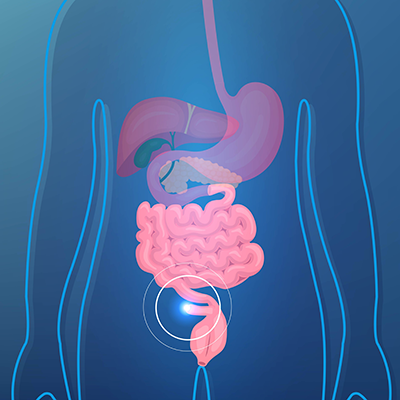
Aussi bénéfique aux patients atteints d’un cancer de la prostate
Beaucoup d’efforts ont été déployés pour évaluer si l’immunothérapie fonctionne pour traiter le cancer de la prostate. De nombreux essais cliniques de phase 3 axés sur le cancer de la prostate ont donné des résultats largement décevants. Toutefois, dans chacun de ces essais, une petite proportion de patients a bénéficié de l’immunothérapie – 3 patients sur 100 peuvent en fait bénéficier de façon significative de l’immunothérapie.
Il a fallu du temps et davantage de données pour comprendre qui étaient ces patients, mais les chercheurs en sont arrivés au syndrome de déficit de la réparation des mésappariements, qui semble être le moyen le plus prometteur d’identifier les patients qui réagiront à l’immunothérapie. « Normalement, lorsque les cellules cancéreuses copient leur ADN, des erreurs (ou mésappariements) se produisent dans la copie. Le système de réparation des mésappariements détecte et corrige normalement ces erreurs. Si ce système de réparation est déficient ou défectueux, ces erreurs sont tolérées et les mutations de l’ADN s’accumulent rapidement », ajoute le Dr Ong.
Le cancer devient généralement plus agressif lorsque des mutations s’accumulent. « Il s’avère toutefois que ce type de cancer est en fait très sensible à l’immunothérapie », poursuitil.
C’est une nouvelle incroyable pour un groupe restreint mais précis de patients atteints d’un cancer de la prostate comme Larry Trickey.
Diagnostic de cancer de la prostate de stade 4
Larry Trickey, informaticien à la retraite, a reçu un diagnostic de cancer de la prostate très agressif en 2022. Les examens de tomodensitométrie ont montré que le cancer s’était propagé à la vessie et au bassin. La pandémie battait son plein, ce qui ajoutait au stress, et il n’était pas possible de faire une chirurgie. Il a d’abord commencé une hormonothérapie standard, puis son oncologue, le Dr Dominick Bossé, lui a suggéré de s’inscrire à une étude comprenant des tests génomiques de sa tumeur et l’accès à un nouveau traitement appelé inhibiteur de la PARP.
« Lorsque M. Trickey et sa conjointe sont entrés dans mon bureau d’un pas empreint de détermination et d’espoir, ils se soutenaient mutuellement et se sont engagés à trouver la meilleure voie à suivre, explique le Dr Bossé. Comme toujours en matière de recherche, l’ajout d’une nouvelle forme de soins en plus du traitement standard peut rendre celui-ci plus difficile à tolérer, mais peut aussi permettre de découvrir de nouvelles façons de traiter efficacement le cancer. M. Trickey était prêt à prendre ce risque. »
Le traitement a d’abord été bénéfique pour Larry, mais l’effet a été de courte durée et le cancer s’est aggravé en 2023. Il a alors reçu une radiothérapie et, fait surprenant, les rayonnements ont déclenché un effet abscopal – un phénomène très rare qui amène le système immunitaire à se mettre en marche pour combattre le cancer après l’émission des rayonnements.

« Toute l’équipe s’est mobilisée – spécialistes de la recherche, de la radiologie et de l’oncologie – pour diriger rapidement M. Trickey vers cet essai. »
— Dr Dominick Bossé
Essai clinique dirigé par le Dr Ong

Larry se souvient parfaitement de cet appel. « C’est vers l’heure du souper que le Dr Bossé a appelé. Il semblait très enthousiaste à propos d’une des mutations dont j’étais porteur, se souvient Larry. Les responsables d’une étude étaient justement à la recherche de porteurs de cette mutation. Il était très enthousiaste lorsqu’il a vu les résultats et ce qu’ils pourraient indiquer pour moi. »
Des centaines de patients au Canada se sont inscrits à cette étude ces cinq dernières années, mais Larry est le dernier accepté avant la clôture de l’essai.
« C’est un peu comme si j’avais gagné à la loterie! J’ai eu beaucoup de chance que cette mutation me permette de participer à cette étude plus agressive. Si l’étude se révélait concluante, elle allait faire une énorme différence », poursuit Larry.
Larry avait besoin d’une victoire parce qu’il avait alors de multiples métastases, dont une dans l’épaule gauche qui affaiblissait progressivement son bras. Son estomac était ballonné et il avait de la douleur à cause de la taille de la tumeur sur sa prostate et de la difficulté à aller à la selle.
« La situation devenait désespérée pour moi. Mon fils et sa femme attendaient leur premier enfant pour Noël, et je ne savais pas si j’allais pouvoir rencontrer mon premier petit-enfant. »
Des résultats étonnants après l’essai de l’immunothérapie
« Le cancer a disparu. »
— Dr Michael Ong
« Le cancer a disparu. L’antigène prostatique spécifique était élevé en février 2024 avant le début de l’essai. Il était indétectable en avril suivant et il est resté indétectable. L’examen de tomodensitométrie réalisé en juillet 2024 a montré seulement un nodule résiduel dans la glande surrénale gauche. Le cancer avait disparu de tous les autres endroits. Nous espérons qu’il aura complètement disparu au prochain examen de tomodensitométrie », explique le Dr Ong.
Pour mettre les choses en perspective, quelques cycles de chimiothérapie auraient permis de maintenir le patient en vie, mais ils n’auraient pas amélioré sa vie vers la fin. Cet essai clinique a véritablement changé la vie de Larry.
« Sans l’essai clinique, je ne crois pas que je serais encore ici. »
— Larry Trickey
Larry poursuivra son traitement mensuel par immunothérapie pour une durée indéterminée parce que la durée idéale est toujours à l’étude. « Il reste toujours à déterminer pendant combien de temps nous devons administrer ces traitements, et ce, même lorsque les résultats des examens se normalisent. C’est que de tels résultats ne signifient pas que toutes les cellules cancéreuses ont disparu. Des études sont en cours pour tenter de le déterminer. »
Aujourd’hui, parvenu à 69 ans, Larry profite de chaque instant de sa vie de grand-père et il a bon espoir de pouvoir fêter le premier anniversaire de son petit-fils. Il reprend également des forces, peu à peu, et son bras gauche est redevenu mobile. « Sans l’essai clinique, je ne crois pas que je serais encore ici. »
Sa femme et lui sont profondément reconnaissants envers l’équipe de soins qui les a accompagnés tout au long de leur parcours. « L’équipe d’infirmières est devenue comme une famille, en particulier Rayelle Richard, qui est absolument formidable. Elle me donne mes perfusions et me met en contact avec les Drs Bossé et Ong. L’équipe du Centre de cancérologie offre un soutien sans commune mesure. »
Que nous réserve l’avenir dans le domaine de l’immunothérapie?
L’objectif du Dr Ong est de trouver le bon traitement pour chaque patient et la clé, à ce chapitre, réside dans l’analyse personnalisée.
Le Dr Ong souligne également l’importance d’avoir accès à de l’équipement comme le laboratoire moléculaire de L’Hôpital d’Ottawa, financé par des donateurs, qui permet à nos scientifiques d’effectuer ce type de tests spécialisés et de personnaliser davantage les soins aux patients. « Nous devons être à l’avant-garde et faire ces tests pour détecter le déficit de la réparation des mésappariements afin de pouvoir administrer une immunothérapie lorsque cela est indiqué, ajoute le Dr Ong. Il s’agira d’une avancée significative qui aidera un plus grand nombre de patients comme Larry. »
Il est vrai que le domaine est complexe et évolue rapidement. Depuis qu’il est entré dans le domaine de l’oncologie médicale il y a 15 ans, il a observé des changements considérables. « À l’époque, je craignais un peu de ne faire qu’administrer des chimiothérapies et de ne jamais avoir de portée importante. J’avais clairement tort. Aujourd’hui, nous assistons à l’émergence d’une technologie totalement nouvelle qui révolutionne le traitement du cancer de la vessie : les conjugués anticorps-médicaments. Ces conjugués ciblent spécifiquement les cellules cancéreuses et livrent ensuite une chimiothérapie très puissante à l’intérieur de ces cellules. C’est une avancée considérable du traitement contre le cancer de la vessie lorsqu’ils sont combinés à l’immunothérapie. »
L’étape suivante consiste à faire bénéficier de ce succès des patients atteints d’autres types de cancer. Il faudra, pour ce faire, poursuivre la recherche et les essais cliniques à la fine pointe de la technologie.