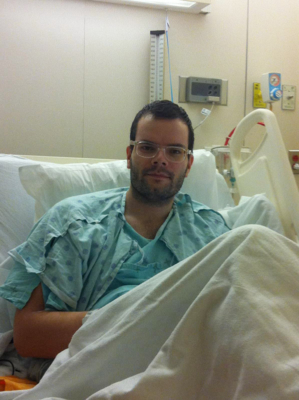
Mise à jour : En octobre 2025, Geneviève se porte incroyablement bien. Sa sclérose en plaques reste stable, sans signe de progression, et elle continue de profiter pleinement de la vie.
Publié : septembre 2022
Lorsqu’elle réfléchit à la dernière décennie, Geneviève Bétournay repense aux épreuves qu’elle a surmontées. Propriétaire d’Art House, café-galerie d’art, elle s’est battue pour sauvegarder son commerce pendant la pandémie. Or, son diagnostic de sclérose en plaques en 2010 fut un défi encore plus grand. Aujourd’hui, une greffe de cellules souches reçue à L’Hôpital d’Ottawa a changé sa vie et lui fait voir l’avenir avec optimisme.
Geneviève est passée maître dans l’art de l’adaptation. Elle était dans la jeune vingtaine et allait à l’université quand elle a commencé à avoir des problèmes de vision. Sa vision devenait trouble surtout lorsqu’elle était stressée, mais elle ne pensait à rien de grave. Elle a finalement pris la chose au sérieux à 23 ans alors qu’elle résidait au Japon et qu’elle a commencé à remarquer d’autres symptômes. « Ma vision empirait et c’était effrayant. Aussi, je ne contrôlais plus mon pied; je devais le traîner pour le bouger et j’avais d’autres problèmes de mobilité », se souvient-elle.

Le choc du diagnostic de sclérose en plaques
De retour du Japon, Geneviève s’est mise à chercher des réponses. Un certain temps s’écoulera pourtant avant que quelqu’un fasse les liens nécessaires et élucide le problème. « En fin de compte, ce sont les problèmes de vision qui m’ont poussée à consulter un neurologue, car mon optométriste avait beau prescrire les bonnes lunettes, je voyais encore trouble », explique-t-elle.
Son neuro-ophtalmologiste a été le premier à lui parler de la gravité de son état. Ses symptômes semblaient résulter d’une tumeur au cerveau ou de la sclérose en plaques. « Je me revois ce jour-là. J’étais assise dans le bureau. J’étais bouleversée parce que je n’avais aucune idée de ce qui m’attendait, pour être honnête. Quand on a grandi dans une société comme la nôtre, on entend rarement parler des maladies chroniques. »
Une IRM donnera enfin à Geneviève les réponses qu’elle cherchait. Des réponses et un diagnostic de sclérose en plaques, qui ont eu l’effet d’un choc.
« Comment vit-on avec la sclérose en plaques? À quoi la vie ressemblerait-elle? C’était effrayant. Je ne savais pas ce qui allait m’arriver. »
– Geneviève Bétournay
La sclérose en plaques est une maladie qui peut toucher le cerveau et la moelle épinière, ce qui cause des symptômes très variés, dont des problèmes de vision, de mobilité des bras ou des jambes, de sensation ou d’équilibre. Pour Geneviève, un flot d’incertitudes et de questionnements s’en est suivi. « Comment vit-on avec la sclérose en plaques? À quoi la vie ressemblerait-elle? C’était effrayant. Je ne savais pas ce qui allait m’arriver », dit-elle.
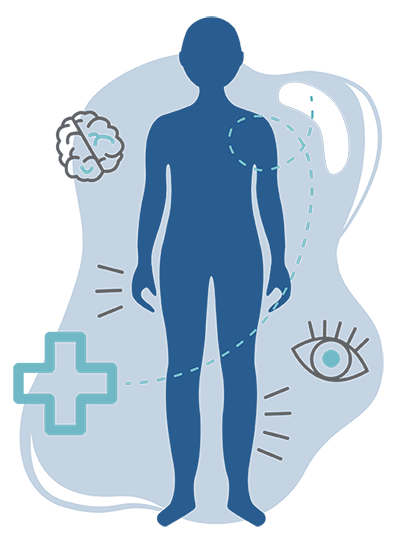
Fatigue, perturbation cognitive, changements d’humeur
Problèmes de la vue : perte de vision, vision trouble et vision double
Difficulté à parler et à avaler
Incontinence et problèmes digestifs
Coordination œil/main difficile et engourdissement/ picotements dans les mains
Dysfonction sexuelle
Membre affaibli ou engourdi
Difficulté à marcher et problèmes d’équilibre
Effets de la sclérose en plaques sur le corps
- Fatigue, perturbation cognitive, changements d’humeur
- Problèmes de la vue : perte de vision, vision trouble et vision double
- Difficulté à parler et à avaler
- Incontinence et problèmes digestifs
- Coordination œil/main difficile et engourdissement/ picotements dans les mains
- Dysfonction sexuelle
- Membre affaibli ou engourdi
- Difficulté à marcher et problèmes d’équilibre
Le traitement novateur réalisé à Ottawa
Une fois la nouvelle du diagnostic encaissée par Geneviève et sa famille, Geneviève a appris tout ce qu’elle pouvait sur la maladie. Une amie de la famille, qui était d’ailleurs infirmière, avait beaucoup entendu parler du Dr Mark Freedman et de sa recherche transformationnelle sur la greffe de cellules souches pour guérir la sclérose en plaques, menée de concert avec le Dr Harold Atkins. Cette amie a encouragé Geneviève à communiquer avec la clinique de sclérose en plaques de L’Hôpital d’Ottawa. La rencontre avec le Dr Freedman a été un moment charnière qui a donné à Geneviève des raisons d’espérer. « Pour moi, cet appel a été un coup de chance qui a changé ma vie », explique-t-elle.
Il y a 24 ans, beaucoup étaient sceptiques lorsque les Drs Atkins et Freedman ont lancé l’idée d’utiliser des cellules souches pour reprogrammer le système immunitaire afin de stopper la progression de la sclérose en plaques. Aujourd’hui, ces médecins sont réputés comme pionniers d’un traitement novateur maintenant utilisé autour du globe. En fait, c’est le destin qui a réuni le Dr Atkins, hématologue, et le Dr Freedman, neurologue, tandis qu’ils travaillaient sur un autre projet. Ils ont commencé à parler de greffes de cellules souches, ce qui a débouché sur la transformation du traitement de la sclérose en plaques.
Geneviève traversait des moments de grande incertitude, mais elle sentait qu’elle était entre de bonnes mains malgré la complexité de son cas. « Le Dr Freedman a été très gentil dès le début. C’était très rassurant de savoir que plusieurs options de traitement s’offraient à moi, si jamais l’une d’elles ne fonctionnait pas. »

Geneviève a commencé par recevoir des injections tous les deux jours pendant un an. Malheureusement, le traitement n’a pas donné de bons résultats. Ensuite, elle a reçu pendant deux ans une chimiothérapie qui ciblait ses cellules immunitaires, mais là encore, sans obtenir les résultats souhaités par son équipe médicale. C’est ainsi qu’en janvier 2013, le Dr Freedman a recommandé la greffe de cellules souches pour traiter la sclérose en plaques.
L’accélération des symptômes
À ce stade-ci, la sclérose en plaques de Geneviève progressait rapidement. Ses deux yeux étaient maintenant touchés, et ses problèmes de mobilité s’aggravaient. « J’étais engourdie sous la taille. J’avais beaucoup de difficulté à marcher sans aide. J’avais besoin de m’appuyer sur quelque chose comme un mur ou sur quelqu’un. J’avais aussi des spasmes musculaires et des étourdissements », explique-t-elle.

Des maux de tête aggravaient aussi les choses, qui devenaient de plus en plus difficiles pour cette jeune femme qui faisait une maîtrise à l’Université d’Ottawa. Elle étudiait en chimie organique et son travail en laboratoire était rendu difficile par des angles morts dans sa vision et un manque de dextérité. Lorsque la possibilité de la greffe s’est présentée, elle explique que sa décision allait de soi. « J’avais entendu parler de ce traitement dès le début. Je l’avais toujours en tête. J’avais déjà pesé le pour et le contre. Je me souviens de ma tristesse parce que rien d’autre ne fonctionnait et que je n’avais plus le choix, car ma maladie allait s’aggraver davantage si je ne faisais rien. Ce fut une journée à la fois remplie d’espoir et d’émotions », se souvient-elle.
« J’étais engourdie sous la taille. J’avais beaucoup de difficulté à marcher sans aide. J’avais besoin de m’appuyer sur quelque chose comme un mur ou sur quelqu’un. »
– Geneviève Bétournay
Geneviève se souvient de la compassion dont a fait preuve le Dr Freedman lorsqu’il a fallu songer à faire la greffe. Il a expliqué que ce serait l’une des décisions les plus difficiles de sa vie et l’a encouragée à prendre le temps de bien y réfléchir.
Quand Geneviève a appris que le traitement pouvait la rendre infertile, elle s’est fait prélever des ovules quelques mois avant le traitement. Elle a aussi reçu une injection qui permettrait à ses ovules de « s’éclipser » pendant le traitement.
L’étape de la greffe de cellules souches
En juillet 2013, Geneviève a reçu sa première greffe de cellules souches. La procédure consiste d’abord à purifier et à surgeler les cellules souches du patient avant de les « nettoyer » en laboratoire. Puis, le patient reçoit une chimiothérapie agressive pour détruire son système immunitaire. Enfin, les cellules souches nettoyées sont réintroduites dans le patient – elles commencent alors à bâtir un tout nouveau système immunitaire.
Bien que l’intervention fût délicate, Geneviève pensait surtout au résultat attendu. « C’était difficile physiquement et mentalement, mais j’avoue que cette épreuve a fait de moi la personne que je suis aujourd’hui. »
Comment une greffe de cellules souches a stoppé la sclérose en plaques
« Cela m’arrivait lorsqu’il se passait quelque chose que je ne pouvais pas faire avant – je ressentais une véritable euphorie. J’étais enthousiaste. J’étais reconnaissante pour quelque chose que je croyais ne plus jamais pouvoir refaire. »
– Geneviève Bétournay
Geneviève dit qu’elle a été hospitalisée pendant huit jours seulement parce qu’elle n’avait pas eu d’infection grave ni eu besoin d’une surveillance continue. Le nombre de ses cellules augmentait et son nouveau système immunitaire commençait à se bâtir. Elle a encore continué à fréquenter l’hôpital pendant plusieurs mois après pour ses visites de suivi.
Par la suite, il a fallu déterminer si la greffe aurait des effets sur sa santé. Après huit à douze mois de convalescence, Geneviève a commencé à remarquer de toutes petites améliorations. « J’ai commencé à remarquer que je pouvais faire quelque chose que je n’arrivais pas à faire auparavant, ou que je n’étais plus capable de faire. La première des choses était que je pouvais soulever ma jambe droite, car mon côté droit était plus affecté que le gauche. »
Tout en observant ses petites améliorations, Geneviève a tâché de gérer ses attentes. Elle ne voulait pas trop espérer, mais elle avoue qu’elle n’a pas pu s’en empêcher par moments. « Cela m’arrivait lorsqu’il se passait quelque chose que je ne pouvais pas faire avant – je ressentais une véritable euphorie. J’étais enthousiaste. J’étais reconnaissante pour quelque chose que je croyais ne plus jamais pouvoir refaire. »
La chance d’une deuxième vie
Ces dix dernières années, Geneviève a vu chacun de ses symptômes s’améliorer. Lever l’orteil, bouger un pied, pouvoir sauter, puis marcher plusieurs kilomètres sans trébucher et s’effondrer – voilà les grands jalons de sa convalescence. Les signes de sclérose en plaques disparaissent. « Je ne semble pas avoir fait une rechute à ce jour. La maladie ne semble plus active. Ma vision s’est améliorée et je continue à me rétablir, mais à petits pas, car la guérison prend du temps. »
Lorsque Geneviève pense à tout le chemin parcouru, elle se dit que si elle n’avait pas fait la greffe de cellules souches, elle serait probablement en fauteuil roulant aujourd’hui. « Cela en a valu la peine à 100 %. Je suis complètement ébahie par le seul fait de pouvoir bouger. Je suis très reconnaissante envers les médecins et pour tout ce que l’hôpital a fait pour moi.
Aujourd’hui, en boitant un tout petit peu, elle monte les marches du café Art House et jouit de chaque moment où elle peut célébrer les artistes de notre ville et le traitement transformationnel qu’elle a reçu à notre hôpital. « Ce que j’ai reçu n’a pas de prix. À part avoir la sclérose en plaques, rien n’a eu autant d’impact sur ma vie que cette greffe de cellules souches. Autrement dit, cela m’a sauvé la vie, ou peut-être pourrait-on dire que cela m’a donné une deuxième vie. »

« Ce que j’ai reçu n’a pas de prix. À part avoir la sclérose en plaques, rien n’a eu autant d’impact sur ma vie que cette greffe de cellules souches. »
– Geneviève Bétournay